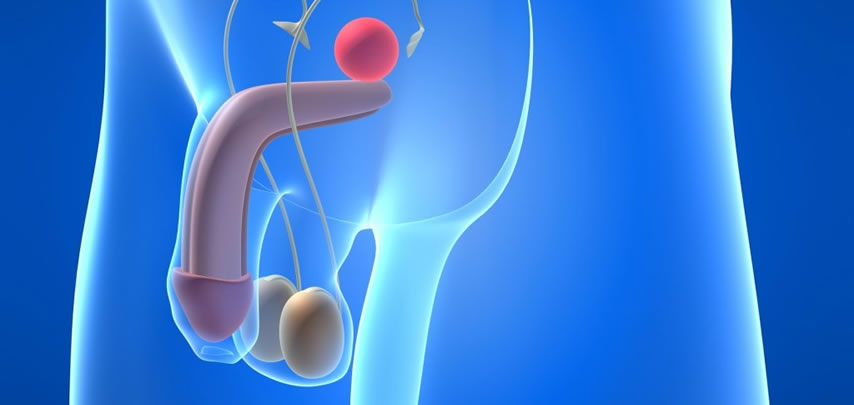
El cáncer de testículo, aunque es relativamente raro, es el más frecuente en los hombres de 15 a 35 años y suscita un interés generalizado, porque se ha convertido en uno de los tumores más curables y sirve como ejemplo de cómo intentar curar otros cánceres.
La espectacular mejoría obtenida en la curación de este tipo de cáncer, aunque esté extendido ha demostrado que, si antes de 1970 más del 50% de los pacientes fallecían por él, en la actualidad se curan un 95% de los casos. Esto lo convierte en una enfermedad, aunque grave, casi curable.
¿Cuándo podemos pensar que podemos tener un tumor testicular?
Si apreciamos un bulto testicular anormal o una inflamación indolora, debemos consultar con el Urólogo. A veces produce dolor en el testículo o en el bajo vientre. En aquellos individuos con un testículo más pequeño que experimente un agrandamiento también deben consultar. A veces se detecta al estudiar al varón por infertilidad.
La presentación habitual de un tumor testicular es un bulto o inflamación indolora en un testículo. Esto puede ser observado casualmente por el paciente o por su pareja. La descripción clásica es la de un bulto, hinchazón o dureza de los testículos. Los pacientes también pueden quejarse de un dolor sordo o una sensación intensa en la parte baja del abdomen, el área anal o el escroto. En algunos casos, el dolor agudo es el síntoma de presentación. Ocasionalmente, los pacientes con un testículo pequeño o atrofiado notan agrandamiento. La aparición aguda de dolor es rara a menos que haya infección (epididimitis) asociada o sangrado dentro del tumor. En otros casos puede ser confundido con una infección del testículo. La aparición de aumento del tamaño de las mamas es otro síntoma que ha de investigarse en el varón
No se conocen las causas del cáncer de testículo, pero algunos factores aumentan la probabilidad de desarrollarlo.
- Un testículo que no han descendido (se llama Criptorquidia).
- Un desarrollo anormal abultado o crecido de los testículos.
- Antecedentes familiares de cáncer de testículo.
- Antecedentes personales de cáncer de testículo. Las personas que ya han padecido un cáncer de testículo tienen un riesgo más elevado de tener un cáncer en el testículo que queda.
- Algunas enfermedades de los testículos manifestadas por infertilidad deben estudiarse por ello, tienen más riesgo, como el Síndrome de Klinefelter.
Prevención del cáncer testicular, autoexploración y consulta precoz
Explorarse uno mismo es clave. Puede hacerse de pie y después de la ducha, cuando la piel está más relajada. Debe hacerse cada testículo por separado tocando suavemente el saco escrotal para localizar entre dedos índice y pulgar bultos, cambios en el tamaño y dureza que parezca anormal. Los testículos tienen normalmente una consistencia firme sin llegar a ser rígida. Es normal que un testículo sea ligeramente más grande que el otro, como también que exista diferencia en su altura. Eso sí, cualquier rugosidad o dureza anormal, agrandamiento o cambio apreciable en su consistencia puede significar una señal de alarma por lo que hay que consultar con el Urólogo lo antes posible. También hay que saber que no siempre es cáncer todo abultamiento de los testículos, pues hay otras muchas causas. Es recomendable hacerlo una vez al mes.
La prevención es fundamental, pues su detección precoz hace más fácil su curación ya que el cáncer de testículo es tratable y curable, si lo detectamos a tiempo.
En casi todos los países del mundo está aumentando la frecuencia de aparición de cáncer testicular. Su tratamiento, una vez superado, supone en algunos casos la afectación de la fertilidad del varón.
Los hombres con criptorquidia(testes ocultos) o hipospadiases más frecuente que desarrollen cáncer testicular, como se demuestra en centros con registros de esta enfermedad. También los varones con testículos con anomalías(disgenéticos) tienen un mayor riesgo de desarrollar cáncer testicular en la edad adulta. Es por ello, que se recomienda en campañas preventivas la auto-exploración testicular, para su detección precoz.
La cirugía para curar el cáncer testicular (extirpación del testículo afectado) implica un riesgo de afectar la fertilidad en estos pacientes. Además, se ha demostrado que estos individuos, tienen una disminución de la calidad del semen, incluso antes de que se diagnostique el cáncer.
Se debe considerar la congelación de semen si se desea tener descendencia antes del tratamiento pues puede comportar infertilidad (azoospermia), en algunos casos irreversible.
El almacenamiento de muestras de semen es la opción principal para preservar la fertilidad de los varones que se van a someter a quimioterapia o radioterapia. Hay dificultades para la recuperación de espermatozoides después de 10 años de radioterapia, irradiación corporal total o quimioterapia. Particularmente la ciclofosfamida es uno de los agentes mas tóxicos para la afectación de la producción de espermatozoides.
También a largo plazo se puede producir alteración de la secreción de hormonas masculinas, conduciendo a hipogonadismo, puede aumentar en hombres tratados de cáncer testicular. La medición de los niveles de pretratamiento de testosterona, podría ayudar a anticipar el hipogonadismo.
El riesgo de hipogonadismo es más pronunciado en pacientes tratados con más de tres ciclos de quimioterapia o irradiación de los ganglios linfáticos y es mayor de seis a doce meses después del tratamiento.
Las biopsias testiculares en casos que no se preservó semen ofrecen cifras bajas de recuperación de espermatozoides.
En cualquier caso, no en todos los varones resulta imposible obtener espermatozoides, e incluso en muchos casos esta situación para por su confirmación mediante biopsia testicular múltiple u otras. Es precisa una valoración individualizada y exhaustiva por el para conocer el pronóstico de la recuperación espermática.
Dr. Luis Prieto, urólogo de Instituto Bernabeu.