Las donaciones de óvulos y espermatozoides no están en el mismo saco que las donaciones de órganos, sangre, médula y otros tejidos. En España, como en la mayoría de países, los óvulos y espermatozoides cedidos se pagan. Por las molestias. No tienen el mismo tratamiento, pero sí el mismo anonimato y como en el caso de un riñón de un donante fallecido, el receptor no sabe de quién procede.
Pero el derecho a conocer los propios orígenes por parte de los hijos de la reproducción asistida se abre paso y cada vez más países han tenido que plantearse la desaparición de ese anonimato, para permitir que si alguien reclama saber de dónde viene genéticamente pueda averiguarlo. En esa línea, el Tribunal Constitucional de Portugal decidió el pasado 24 de abril que el anonimato de los donantes de semen y óvulos para la reproducción asistida supone “una violación de los derechos a la identidad personal y al desarrollo de las personalidad”.
El Constitucional luso sentencia que si alguien reclama saber de dónde viene genéticamente pueda averiguarlo
La decisión, que ha generado el caos en las clínicas del sector, también anulaba partes de la ley de maternidad subrogada. Aunque el fallo no se refería específicamente a los embarazos a partir de gametos, sino a los vientres de alquiler, el Consejo Nacional de Reproducción Asistida luso considera que su contenido es directamente aplicable, por lo que, mientras pedía aclaraciones al Tribunal, recomendó la suspensión de los tratamientos anónimos y que las empresas se pongan en contacto con los donantes.
La ley de la maternidad subrogada entró en vigor en Portugal el verano del año pasado y suscitó un gran interés al otro lado de la frontera, pues según la prensa lusa el primer caso autorizado era el solicitado por una familia española, como ya había sucedido con varias decenas de las primeras peticiones. Tras un primer veto que había ejercido el presidente de la República, el conservador Marcelo Rebelo de Sousa, diputados de los partidos de la oposición de derechas presentaron un recurso ante el Tribunal Constitucional, que anuló ahora varias partes de la norma permitiendo, por ejemplo, que la embarazada se pudiese arrepentir antes del parto. El fallo genera incertidumbre, además, sobre la retroactividad del secreto de la donación, lo que ha llevado a algunos de los colectivos implicados a reclamar ya la aprobación de una nueva ley que aclare los vacíos que se han generado.
En España sigue el secreto, pero los expertos admiten que el derecho a conocer el origen se impondrá
España es una potencia europea en reproducción asistida y al menos la mitad de los casos que se atienden proceden de otros países, sobre todo Italia, donde hasta hace poco no estaba permitido; de Francia, donde la normativa tampoco lo facilita mucho; e incluso de Inglaterra, donde las donaciones no son anónimas y por ese motivo hay muchas menos que aquí. El anonimato juega a favor de tener más donaciones y por lo tanto más posibilidades de reproducción. Con la entrada de Portugal en el club de los óvulos identificables, España queda casi como una excepción.
“La tendencia es esa y tarde o temprano llegará”, reconoce Montse Boada, responsable de Biología de reproducción asistida de Salut de la Dona Dexeus y miembro del Comité de Bioètica de Catalunya, que elaboró un documento sobre el derecho a saber los orígenes. “El registro nacional de donantes de gametos que se está implementando al fin en España será el primer paso. Ahora estarán identificadas todas las donaciones y cada proceso de reproducción asistida y, a la larga, eso servirá para que los interesados puedan acceder a los orígenes. Pero será necesario un periodo de transición, porque los gametos criopreservados han sido donados con el compromiso de anonimato”, aclara. “No podemos despreciar un material biológico tan difícil de conseguir”.
En el marco del 32º Congreso Nacional de la Sociedad Española de Fertilidad, la Clínica Barcelona IVF, líder en reproducción asistida, ha presentado un estudio que demuestra que transferir un único embrión ofrece tasas de embarazos equiparables a transferir dos sin asumir riesgo de gemelos. El estudio se ha llevado a cabo con la participación de un centenar de parejas que han acudido a la Clínica para someterse a un tratamiento de Fecundación In Vitro con óvulos propios.
El 65% de las mujeres a las que se les transfirió un sólo embrión consiguieron quedarse embarazadas, mientras que la cifra aumento solo un 3%, situándose en el 68%, entre las que recibieron dos. “El reto en reproducción asistida es implantar un único embrión y con este estudio hemos comprobado que hacerlo no afecta las tasas de embarazo”, afirma el Dr. Luis Zamora, director de la Clínica Barcelona IVF.
La gran diferencia fue el número de embarazos múltiples. Mientras que en el primer grupo de una sola transferencia no hubo embarazos de gemelos, en el segundo grupo, una de cada tres mujeres tuvo una gestación múltiple. Según explica el Dr. Raúl Olivares, director médico de la Clínica Barcelona IVF “Buscamos evitar los embarazos múltiples porque son embarazos de riesgo tanto para la madre como para los bebés, ya que tienen más incidencia de partos prematuros y riesgo de bajo peso de los bebés al nacer”. Para la madre, el embarazo gemelar supone un mayor esfuerzo para adaptarse a esta sobrecarga y esto puede provocar hipertensión arterial, diabetes gestacional, y otras dolencias.
La calidad de los embriones
“La selección de los mejores embriones es la clave para poder implantar solo uno”, asegura el Dr. Zamora. “Ahora contamos con los incubadores Time lapse, donde se depositan los embriones desde el momento de la fecundación y hasta el día que se hace la transferencia, de esta manera se evita manipular los embriones, aumentando las posibilidades de éxito”.
La introducción de estos incubadores time-lapse ha permitido aumentar, según otra investigación la Clínica Barcelona IVF presentada en el Congreso de la SEF, en un 10% la cantidad de óvulos fecundados que llegan al estadio de blastocisto. Antes los incubadores permitían llegar al tercer día de desarrollo del embrión, cuando tiene solo unas 6 u 8 células. Ahora pueden estar hasta el quinto día de desarrollo, cuando ya cuentan con entre 150 y 200 células, y tienen más posibilidades de implantación.
La asociación Red Nacional de Infértiles organiza su III Quedada Nacional con motivo del día Mundial de la Infertilidad Madrid, 4 de Mayo de 2018.-
El próximo 2 de junio la asociación Red Nacional de Infértiles organizará su III Quedada Nacional, con motivo de la celebración del Día Mundial de la Infertilidad. La cita será de nuevo una oportunidad para conocer otras personas infértiles y comprender que en España hay muchos hombres y mujeres que no pueden tener hijos biológicos.
Unas 130 personas, entre médicos y pacientes venidos de toda España, se reunirán en Madrid, en La Torre de Cristal, con motivo de la III Quedada Nacional. Los asistentes tendrán de primera mano información sobre esta enfermedad desconocida, que aún arrastra muchos tabúes en nuestra sociedad, llamada INFERTILIDAD.
La asociación Red Nacional de Infértiles considera fundamental la formación e información de los pacientes. Cuando la única opción para ser padre o madre es someterse a un tratamiento de reproducción asistida, la pérdida de control que se produce es demoledora. Detrás de la imposibilidad de tener un hijo se pueden esconden múltiples problemas: inmunológicos, genéticos, circulatorios, de resistencia a la insulina o, incluso, un conjunto de muchos de ellos. Entender esta enfermedad ayuda a sentirse parte del proceso y a reducir la carga de estrés a la que están sometidos.
Desde Red Nacional de Infértiles hemos invitado a participar en esta tercera quedada a clínicas como Quirón Madrid, IVI, Instituto Madrileño de Fertilidad (IMF), Instituto para el estudio de la Esterilidad y Procreatec.
Durante la jornada, también abordaremos otros temas relacionados con la enfermedad, como la gestación subrogada, de la mano de Interfertility. Trataremos los miedos y las dudas que sufren los pacientes que, por un motivo u otro, eligen este tratamiento de reproducción asistida.
Como no todo será formarse e informarse, también habrá tiempo para conocerse. Desvirtualizar las relaciones que se establecen en los grupos de apoyo on line de la asociación y en las redes sociales es uno de los puntos fuertes de la Quedada.
La III Quedada Nacional será un día de fiesta para hablar, compartir, reír y disfrutar. Un día para dejar aparcado, al menos durante unas horas, el dolor y la incertidumbre que provoca la infertilidad.
Red Nacional de Infértiles, quiénes somos
La Asociación Red Nacional de Infértiles nació con la voluntad de ser un punto de encuentro para mujeres y hombres con problemas de fertilidad; personas que están pasando por un duro proceso para lograr ser madres y padres.
Hace ya cuatro años que la Asociación se puso en marcha a raíz de la iniciativa de un grupo de mujeres que se conocieron a través de internet durante su lucha contra la enfermedad. Formaron un grupo para compartir su dolor, su pena, su angustia, sufrimiento y alegrías. Esto les ayudó en su búsqueda y pensaron que nadie debería sufrir la infertilidad en soledad. Así nació la Asociación. Y es que por desgracia la infertilidad es un proceso aún incomprendido y a menudo escondido. La pareja infértil suele llevar en soledad todo el dolor y la angustia del proceso y esta situación hace que el camino sea mucho más duro. Así pues, la Asociación Red Nacional de Infértiles quiere ser un espacio de encuentro, que sirva para dar apoyo, aliento, ganas, fuerza y sobre todo esperanza a todas esas personas valientes y luchadoras que cada día se levantan para seguir adelante con un solo objetivo: ser mamá/papá.
Día a día la Asociación crece y se da a conocer por todo el territorio nacional, contando con delegaciones en la Comunidad Valenciana, Aragón, Cataluña, Madrid, Murcia, Baleares y Andalucía.
Además, la Asociación Red Nacional de Infértiles trabaja por la normalización de la infertilidad. Romper con los prejuicios que existen alrededor de ella y dar a conocer la reproducción asistida como un aspecto más de la medicina.
Por último, la Asociación lucha por conseguir que en las clínicas y hospitales se dé la misma importancia al tratamiento farmacológico como al seguimiento emocional durante el proceso.
Algunos datos sobre la infertilidad 1.
- La Organización Mundial de la Salud (OMS) define la infertilidad como “una enfermedad del sistema reproductivo que se caracteriza por la no consecución de un embarazo clínico tras 12 meses o más de relaciones sexuales habituales sin anticoncepción”. La realidad es que la infertilidad afecta cada vez a más parejas en España y en el mundo, se calcula que más de 70 millones de parejas tienen problemas de fertilidad*. *Libro Blanco sociosanitario de la Sociedad Española de Fertilidad, 2011
- El 10% de los ciclos de reproducción asistida en Europa se realizan en España.
- En España, se realizan 5.000 ciclos de reproducción asistida cada mes, 60.000 al año, lo que supone el 10% del total de tratamientos que se realizan en Europa. 4. El número de tratamientos anuales crece a un ritmo de entre un 5 y 10% cada año. Se estima que en las últimas tres décadas han nacido más de 5 millones de niños en todo el mundo gracias a estos tratamientos. * Datos del VI Simposio Internacional de Reproducción Asistida que se realizó en Noviembre 2014.
Dra. Marisa López-Teijón
Varias personas me habéis preguntado en el blog por qué los precios en los centros de reproducción son tan dispares y os voy a contestar.
Estoy preocupada porque cada vez recibimos a más pacientes con tratamientos de reproducción previos mal orientados y mal realizados. La razón está en la proliferación de centros de fertilidad low cost. Unos son nuevos y otros trabajaban bien pero ante la crisis económica solo han sabido bajar precios y por tanto calidad asistencial.
Hoy os cuento mi visión de este tema como médico y también como directora general de Institut Marqués, con la información que tengo sobre la gestión económica de los centros médicos.
En las clínicas de reproducción, la mayor partida del presupuesto corresponde a personal. Los mejores médicos y los mejores biólogos están en los mejores centros. Esto pasa en muchos otros sitios: los mejores pilotos de Fórmula 1 están en las mejores escuderías, los mejores futbolistas y jugadores de básquet están en los equipos de primera división. Los mejores profesionales buscan los mejores sueldos, el prestigio y la seguridad de una buena marca.
Los profesionales de la sanidad buscamos además la ética, la proyección, la innovación, poder trabajar con la mejor tecnología, asistir a congresos que nos permitan estar al día en nuestros conocimientos, pertenecer a un equipo en el que haya buenos especialistas en todas las áreas y disponer de todo el tiempo que queramos para atender a nuestros pacientes.
Esto supone una partida económica superior no sólo por los sueldos sino porque los centros que tienen equipos de este nivel han de disponer de más personas en plantilla para que éstos puedan dedicar parte de su horario a hacer trabajos científicos, acudir a congresos y seminarios, participar en proyectos, etc.
En cambio, en los centros con bajo presupuesto hay médicos y biólogos con menos experiencia o menor capacidad profesional. Sólo se valora el número de pacientes que pueden visitar en cada sesión y que sigan las pautas administrativas que indica la empresa. No se exige nada más. En general, sólo se busca la rentabilidad a muy corto plazo porque en muchos casos los propietarios son una empresa inversora tipo capital riesgo. Saca beneficios y vende, no importa la calidad ni las quejas o denuncias, en tres o cuatro años ya se habrán ido.
Otras partidas económicas pueden recibir mayor o menor presupuesto y de ellas también depende el nivel de calidad. Me refiero a las instalaciones, el número de personas dedicadas a la atención al paciente, el material sanitario, la formación docente, la investigación e innovación continua y el tener todos los servicios propios aunque no sean rentables por sí mismos.
¿Cómo afecta todo esto a los pacientes?
Las consecuencias de todo esto afectan a los pacientes en la indicación del tratamiento adecuado para su caso, en los resultados de su ciclo, en la seguridad durante el proceso en el laboratorio y en la elección de su donante de óvulos o semen.
Indicación del tratamiento de reproducción adecuado
En centros con bajo presupuesto los médicos y los biólogos hacen lo que pueden y no siempre lo mejor para el paciente.
Vemos casos en los que hubiera hecho falta una valoración por andrólogos o por genetistas y no se hizo porque no tenían esos especialistas en el equipo.
Vemos pacientes de 40 años que han realizado una Fecundación In Vitro, tuvieron 8 embriones, han hecho 4 transferencias de dos embriones y en la última un embarazo que acabó en interrupción del mismo por una anomalía cromosómica que se vio al llegar a la amniocentesis. Todo esto se podía haber evitado con un análisis genético, pero en el centro no se lo indicaron porque no disponen de servicio propio y si lo pidieran a un laboratorio externo sus ingresos económicos serían mucho menores, se lo tendrían que abonar a ese centro externo y ellos dejarían de cobrar todos esos ciclos de transferencia de embriones congelados.
Los pacientes que nosotros recibimos por primera vez tienen una media de cuatro tratamientos previos fallidos. En muchos casos esos ciclos se han hecho muy bien, pero cada vez más nos encontramos con tratamientos que no tenían prácticamente ninguna posibilidad de éxito y que a esa pareja le han hecho perder tiempo, ilusiones y dinero. Me refiero especialmente a punciones de Fecundación In Vitro con sólo un folículo y /o análisis hormonales que indican muy mala calidad de ovocitos.
El éxito del ciclo depende en muchos casos de los tratamientos complementarios bien indicados (DGP, IMSI, Embryoscope, polaraide, etc). En los centros que no los tienen o que no los saben hacer, simplemente no los indican, con todo lo que esto supone.
Además, en los centros buenos hay sesiones clínicas en las que participan los diferentes especialistas y se orientan mejor los casos. Los médicos no están presionados para hacer ciclos sea cual sea el pronóstico.
Resultados de los tratamientos de reproducción
Los resultados de cada centro dependen de la pericia de los biólogos y de que haya biólogos especializados en cada técnica. En los centros de bajo presupuesto el mismo biólogo tiene que hacer de todo.
También dependen de los medios de cultivo y de todo el material utilizado en el laboratorio y desde luego los hay de precios muy diferentes.
Los ovarios y los embriones no tienen en cuenta los días festivos y los centros buenos tampoco, su actividad es igual todos los días. Cuando se intenta ahorrar se evita la actividad médica y de laboratorio los fines de semana (así se pagan menos guardias) y esto repercute en oscilaciones importantes en los resultados. Conozco centros que solo recuperan ovocitos algunos días de la semana!
Los resultados también dependen de la carga asistencial de cada biólogo. Todos los procesos con ovocitos y embriones requieren seguir unos tiempos muy exactos. Y si un día hay muchos casos o por ejemplo en la punción ovárica se recuperan muchos ovocitos, hará falta que ayuden más biólogos. Si no los hay, habrá retrasos.
Otro aspecto importante es la calidad de las instalaciones del laboratorio y los controles de las condiciones ambientales del mismo (temperatura, gases, pH de medios de cultivo, etc) que se llevan a cabo. Un laboratorio de FIV se puede montar con muy poco dinero y se puede hacer que funcione, pero no igual que uno con la mejor tecnología. Los embriones no duermen igual en un hotel de una estrella que en uno de cinco. Esto requiere inversión continua y en términos económicos no es rentable. Además los pacientes no lo ven. Por eso, para poder ofrecer unos estándares de calidad, existe una certificación de laboratorios de reproducción asistida, la UNE-179007 que muy pocos laboratorios poseen. Su aplicación requiere un gran esfuerzo en recursos humanos y económicos, pero es una garantía de calidad. Nuestro centro la tiene y los resultados nos avalan.
Seguridad en el laboratorio de Fecundación In Vitro
Es posible que algunas personas piensen que lo peor que les puede pasar es que la prueba de embarazo sea negativa. Pues no es así, hay cosas peores.
Para asegurarnos de inseminar cada ovocito con el semen correspondiente o para transferir los embriones de cada paciente sin posibles confusiones, en los centros de alto nivel trabajamos en parejas. Cada biólogo debe hacer de controlador del otro. No permitimos que un biólogo esté solo en ninguna tarea, ni siquiera durante el fin de semana: siempre hay otro supervisándolo. Esto es caro pero reduce el riesgo de error.
Los embriones son muy sensibles a las condiciones físicas de su entorno. Aunque existen unos controles obligatorios para detectar contaminación en las instalaciones del laboratorio, son necesarias muchas más medidas de control en cuanto a la calidad del aire, temperatura, humedad, etc. Siempre puede haber accidentes inevitables, por ejemplo, la rotura de una tubería de agua o entrada de material contaminado, pero lo que diferencia a un laboratorio de otro es la capacidad de detectarlo y de solucionarlo sin que afecte a los embriones que ese día están en cultivo.
Recuerdo que tuve que enfrentarme a compañeros de mi equipo cuando decidí que debíamos tener dos laboratorios, separados por una puerta blindada, porque la inversión y el mantenimiento suponían el doble de coste (por ejemplo dos máquinas de renovación y filtro del aire exterior en vez de una). Al poco tiempo tuvimos un problema con los niveles de humedad ambiental y gracias a esa medida pudimos trasladar al momento las placas de cultivo con los embriones al laboratorio de reserva y no pasó nada. Ya sabéis que a veces lo barato sale caro.
También es importante el nivel de seguridad de los tanques de embriones y de semen altamente valioso (por ejemplo el congelado antes de realizar quimioterapia) para evitar robos, sabotajes, mala praxis…..
Si estás seguro de que haces bien tu trabajo puedes ser transparente (los buenos restaurantes enseñan sus cocinas). Nosotros hemos inventado que los pacientes puedan ver a sus embriones desde casa, ven en directo el video del Embryoscope. Esta práctica no se ha extendido y muchos centros alucinan con que hagamos esto, nos preguntan si no tenemos repercusiones médico legales. Pues no. No hemos tenido ninguna, al revés, nuestros pacientes lo valoran y agradecen porque es un ejercicio de transparencia, de compartir información y emoción y porque no tenemos nada que ocultar.
Hay un dato estadístico muy preocupante, en los centros más baratos no se descartan ciclos por mala respuesta y siempre hay transfer de embriones, aunque éstos sean de mala calidad.
La inversión en seguridad es cara y es proporcional al precio del ciclo. Todas estas medidas extra de seguridad no son obligatorias. Lo que os he comentado puede ocurrir a pesar de cumplirse los requisitos que piden las autoridades sanitarias de cualquier país.
Elección de donantes de ovocitos y de semen
Cuando se necesita semen de donante, el ginecólogo le dice a la paciente que le asignará uno con características similares a las de su marido o si es una mujer sin pareja masculina, que le asignará el que le parezca más adecuado. Si el centro dispone de banco propio, el ginecólogo verá todas las características del donante y podrá elegir entre muchísimos. Han invertido muchos esfuerzos y recursos en la selección de esos donantes. Pensad que por ejemplo en Biosperm, nuestro banco de semen, sólo se admiten como donantes al 4 % de los candidatos!
Por el contrario, si el centro no tiene banco propio, el ginecólogo no podrá elegir por sí mismo, lo solicitará a un banco externo.
Sólo si hablamos de dinero un banco de semen no es rentable.
Las donantes de ovocitos prefieren ir a los centros que les parecen mejores, más lujosos. Según su nivel de calidad, cada centro descarta a un mayor o menor número de candidatas o candidatos; me refiero a ser miopes o muy bajos, al nivel cultural, consumo de drogas, etc. Los donantes descartados van a otros centros con criterios de selección menos exigentes.
La asignación de la donante puede hacerse de muchas formas pero se hace mejor si como médico puedes elegir entre muchas y además le dedicas tiempo e ilusión. Y aún mejor si tu centro te permite asignar a dos donantes para cada paciente, por si una de ellas debe cancelarse (por baja respuesta, gripe, asuntos personales, etc).
Sabiendo lo importante que es la selección de los donantes, a veces me pregunto cómo hay personas que incluso para este tratamiento eligen el centro más barato. Si no va bien, ¿qué puedes hacer después? Yo creo que los tratamientos con donación de óvulos deben hacerse en una clínica en la que confíes plenamente ya que, como ves, hay muchos aspectos que no puedes controlar.
Pienso que los centros médicos tienen que gestionarse bien para poder tener los mejores profesionales, las mejores instalaciones y los mejores aparatos con el único objetivo de curar a los pacientes. No deberían ser un negocio en el que algunos grupos inviertan sólo para obtener rentabilidad y encima a corto plazo.
Me horroriza ver cómo intentan atraer a personas con pocos recursos para conseguir su gran sueño, no dudan en presentar los resultados y los presupuestos con engaños. Con frecuencia, las personas toleramos que los sitios baratos ofrezcan menor calidad pero deberíamos tener en cuenta que en ese lugar, todos los servicios serán del mismo nivel. Si cuando tienes una duda o problema no tienes quién te atienda perfectamente… con tus embriones pasará lo mismo.
Como médico me avergüenzo de todo esto.
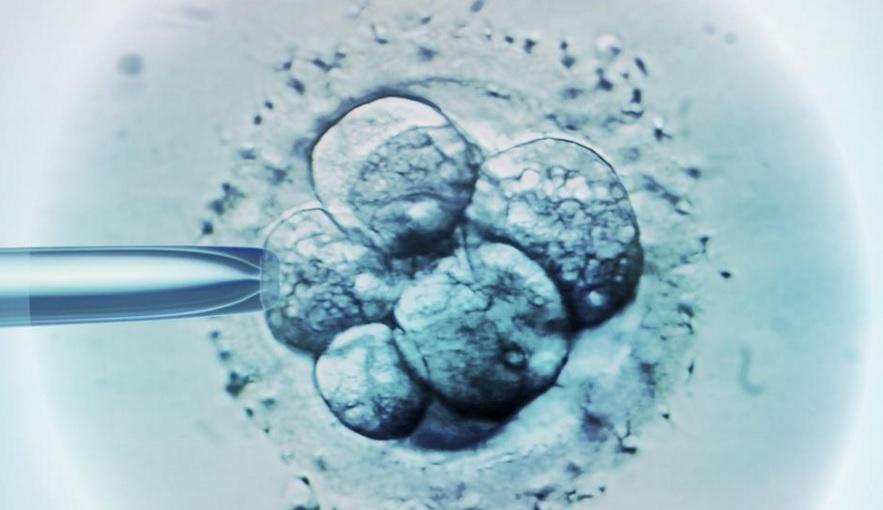
No todos los embriones son capaces de convertirse en un recién nacido dentro de su madre. En la mayoría de las ocasiones no lo conseguirán, debido a diferentes defectos genéticos; por ello, anteriormente, sin el conocimiento de estos nuevos avances, para aumentar la probabilidad de embarazo se transferían varios embriones, los más “bonitos” que tuviesen.
El aspecto del embrión, el que sea “bonito” o “feo”, es un método poco preciso de saber cuál de los embriones tiene más posibilidades, pero hasta hace poco era el único que había. Un embrión, por muy precioso que sea, puede no implantarse o finalizar en aborto, y otro embrión “regular” puede llegar a convertirse en un bebé lindísimo.
Avances en las técnicas de Reproducción Asistida
A día de hoy, existen nuevos métodos como son las técnicas de cultivo embrionario prolongado, lo que se conoce como cultivo a blastocisto: un embrión que ha sido capaz de vivir hasta 5 días, tiene más etapas logradas en su pequeña vida y eso significa que tiene más probabilidades de seguir creciendo. Sabemos que los embriones que dejan de crecer adecuadamente al segundo, tercer o cuarto día no servirán para tener un hijo, pero si los hemos depositado en el útero antes, no lo habremos visto. Cuanto más tiempo los tengamos, más podremos observarlos, pero el límite es el quinto o sexto día, no sabemos cómo mantenerlos más aún.
Otra de las grandes novedades con las que cuenta la Unidad de Reproducción Asistida del Hospital Quirónsalud Málaga, es el avanzado Incubador Geri. Este novedoso artilugio incorpora el sistema “Time Lapse” [Este enlace se abrirá en una ventana nueva] , que permite la sucesión de fotografías, tomadas cada “x” tiempo, provocando que al reproducirlas de forma continuada se origine un movimiento acelerado. Gracias a ello los especialistas obtienen la información más detallada y completa de cada embrión, lo que permite aumentar las posibilidades de éxito a la hora de elegir el más adecuado, aumentando la oportunidad de transferir un solo embrión, evitando así partos gemelares o múltiples.
Además, permite conocer con más precisión qué embriones crecen más acordes a los parámetros que garantizan el éxito de la implantación, la forma en cómo se multiplican sus células, el tiempo que tardan en hacerlo, y así determinar los que tienen más probabilidades de ser transferidos con éxito.
Y otra manera de saber cómo elegir el mejor embrión de los disponibles es estudiarlos mediante diagnóstico genético: saber cómo son sus cromosomas antes de transferirlos. Lo que se conoce como DGP o diagnóstico pre-implantatorio.
¿y si hay varios embriones aptos? Hoy tenemos la posibilidad de vitrificarlos, que es una manera bastante segura de congelarlos. Así, una vez elegidos los candidatos, si alguno es bueno “de verdad” no es necesario poner varios “a ver si acertamos”, porque es posible que dos o más sean “los buenos” y entonces tendríamos los gemelos y trillizos. Si no funciona, aún tendremos a los otros embriones guardados para una segunda oportunidad, y si funciona, puede que tengamos un hermanito para el futuro sin tener que repetir todo el proceso.
Beneficios de transferir un único embrión
La transferencia de un sólo embrión es, tras todos estos métodos de selección, una buena probabilidad de embarazo y, mejor aún, de embarazo único, que es lo normal y aquello para lo que la mujer está mejor preparada.
El embarazo múltiple se asocia a un elevado riesgo obstétrico: mayor probabilidad de hipertensión, recién nacidos pequeños o prematuros, cesáreas, parálisis cerebrales, malformaciones, deformidades, etc.
El especialista de la Unidad Reproducción Asistida le informará y aconsejará, ya que cada método de selección embrionaria tiene sus riesgos y sus costes, pero en muchos casos, al final, la decisión es de los “posibles mamás y papás”. Una buena información sobre todo lo expuesto ayudará a comprender por qué ponerse un sólo embrión no sólo no es peor, sino que es mejor.
Continua evolución en la Reproducción Asistida
Cada vez se acometen más esfuerzos en el laboratorio del servicio de reproducción asistida con el objetivo de optimizar la selección embrionaria, intentando conseguir la correcta selección del embrión que se va a transferir, aumentando las posibilidades de éxito en las técnicas disponibles.
La innovación en reproducción asistida es una obligación de los profesionales, siempre con el fin de obtener los mejores resultados en menos tiempo y con el menor coste para los pacientes.
Además de conseguir el fin último de que nazca un niño sano se trata de implementar sistemas menos invasivos, más objetivos y que nos aporten la mayor información posible sobre los embriones.
En 2009 la demandante fue diagnosticada de endometriosis severa y al tiempo comenzaron una serie de lesiones neurológicas que le han llevado a estar de baja en varias ocasiones durante los últimos años por agorafobias, ansiedad y depresión.
Las incorporaciones al trabajo le provocaron una lesión en la rodilla. Al pasar muchas horas de pie, de rodillas, entre otras posturas propias de su puesto de trabajo, en seis meses la rodilla quedó prácticamente destrozada.
Otra enfermedad que padece la mujer, diagnosticada adecuadamente, es el Síndrome adherencial abdominal (diagnosticado en cirugía de octubre de 2007), que le provoca muchos problemas intestinales, dificultad al flexionar el tronco, inflamaciones e infecciones con aumento de niveles de leucocitos por encima de 20.000, el doble del límite normal.
Pedece además, Urticaria crónica, diagnosticada por Dermatología como urticaria acuagénica, también llamada “alergia al agua” en una persona que ¡trabaja con agua!
No son pocos los padecimientos de M.A.P.O. pues tiene diagnósticos del aparato locomotor, psíquicos, algunas de ellos crónicos. Aún así la administración le denegó dicha incapacidad.
Ahora el juez ha considerado que existen motivos suficientes para sentenciar que María Ángeles no vuelva a su puesto de trabajo y sea compensada con una pensión. [endometriosis]
Quiero dejar claro que la sentencia no es por la endometriosis que padece la demandante. Hay que ser riguroso pero sí es cierto que esta ha sido importante por su capacidad invalidante.
En lo personal me alegro por María Ángeles pues me consta que es una persona luchadora.
Así, es fundadora de la asociación de afectadas por la EsEndo y están haciendo un gran trabajo para denunciar, por ejemplo, la receta de medicamentos inadecuados y peligrosos para dicha patología.