La técnica de fertilidad humana conocida como ‘hijos de tres padres’ permitirá la curación de embriones enfermos antes de su implantación en el útero, tratando al embrión como un paciente y facilitando el nacimiento de niños sanos, según ha informado el director de la Clínica MARGen de Granada, Jan Tesarik, en un artículo publicado en el ‘Journal of Gynecology and Women’s Health’.
Este avance ofrecerá nuevas esperanzas de maternidad a mujeres de avanzada edad, que suelen tener la mayoría de óvulos con anomalías y que no desean recurrir a óvulos de donantes. El primer caso del embrión-paciente se remonta a los finales del año 2016, cuando un niño sano nació gracias a una micromanipulación de un embrión con el ADN mitocondrial defectuoso, utilizando una técnica desarrollada hace casi 20 años por el doctor Tesarik, publicada en el año 2000.
Esta técnica permite transferir el material genético nuclear desde embriones afectados por anomalías del ADN mitocondrial a los embriones de donante, previamente enucleados, con el ADN mitocondrial sano. Actualmente, el doctor Tesarik está esperando la ‘luz verde’ del Comité de Ética Nacional para utilizar esta técnica en la clínica MARGen de Granada.
El análisis genético de embriones se hace a menudo en mujeres de edades avanzadas, si bien un alto porcentaje de estos embriones tienen diferentes tipos de anomalías cromosómicas. Dado que las mujeres en esta condición suelen producir pocos óvulos, no todos de ellos se fecundan y dan un embrión viable, y la técnica del diagnóstico genético puede dañar algunos embriones, por lo que la pareja puede quedar sin ningún embrión vivo y diagnosticado como normal. La recomendación habitual que se da a estas parejas es acudir a la donación de óvulos.
“Sin embargo, hoy se vislumbra una solución diferente. Los embriones diagnosticados como anormales se pueden congelar y esperar la disponibilidad clínica de un tratamiento adecuado para su anomalía de cara a su reimplantación en el útero de la paciente”, ha añadido el expeto.
Finalmente, la presidenta de la Fundación MARGen Mendoza-Tesarik de Granada, Carmen Mendoza Oltras, ha señalado que la posibilidad de curar embriones genéticamente defectuosos abre nuevas vías también para pacientes ya afectados por distintas anomalías genéticas.
“Por ejemplo, la mayoría de las mujeres con sindrome de Down (trisomia del cromosoma 21) son fértiles, pero hay una reticencia generalizada en cuanto a su reproducción sabiendo que el riesgo de transmisión del sindrome al embrión es aproximadamente 50 por ciento. Se pueden identificar los embriones afectados mediante un diagnóstico preimplantatorio, pero muchas madres se resisten a destruir estos embriones por un solo hecho que portan la misma constitución cromosómica que ellas mismas. Esperamos que pronto podremos tratar estos embriones para liberarlos de las consecuencias de la trisomia así que proponemos congelarlos para ser curados en el futuro”, ha zanjado.
Tienen canas, arrugas y están más cerca de la menopausia que de la plenitud fértil, pero acaban de ser madres por primera vez.
No es algo descabellado. Las mujeres hace tiempo que le ganaron la batalla al dichoso reloj biológico y ahora son ellas las que deciden cuándo convertirse en madres. La ciencia, todo hay que decirlo, ha sido una gran aliada en esta guerra y ha dotado a las mujeres no solo de mayor libertad de decisión, sino también de más tiempo. Según datos del Instituto Nacional de Estadística, las mujeres españolas tienen su primer hijo ahora mucho más tarde que hace unos años. Si en 1975 la edad media para tener el primer retoño era de 25,2 años, en 2015 ascendía a los 31,2. Como en cualquier otro cálculo medio, para lograr esa cifra tiene que haber mujeres que hayan parido antes de los 31. Y también otras que lo hayan hecho después. Y mucho después.
Núria Lara tiene 49 años y es una de esas madres. Se quedó embarazada a los 48 cuando ya no contaba con ello: “Mi pareja y yo decidimos inicialmente que no queríamos tener hijos porque nos habíamos conocido muy tarde. Yo tenía 42 cuando empezamos a salir y no era cuestión de conocerlo y tener un bebé a los 6 meses, así que me había conformado. Pero, pensando que ya no me podría pasar, nos relajamos y me quedé embarazada”. Ahora corretea como puede por el parque persiguiendo a su hijo Joan, de un año y medio.
El caso de Núria es algo excepcional porque, no nos engañemos, a esas edades la mayoría de mujeres necesitan ayuda para concebir. La doctora María Goya, obstetra del Hospital Quirónsalud de Barcelona y especialista en riesgo obstétrico nos cuenta: “Es muy difícil encontrarse con embarazos espontáneos en estas edades. Solo el 1% de las mamás de más de 45 años tiene un embarazo espontáneo con sus propios óvulos. El 99% restante necesita ayuda para concebir y, en muchos casos -el 60% de estas mujeres-, esa ayuda implica también acudir a una donante de óvulos”.
Y, desde luego, no son embarazos normales. Solo por la edad, el tipo de gestación de estas mujeres está considerado de alto riesgo. “El primer riesgo que tienen es el de aborto espontáneo, que es aquel que se produce antes de la semana 12. Y es un riesgo que se multiplica pasados los 45 años. De hecho, solo la mitad de estas gestantes logrará superar el primer trimestre. La otra mitad abortará de manera espontánea”, nos cuenta la doctora Goya. ¿Y si lo logran? “Si lo consiguen les esperan por delante dos trimestres más de posibles complicaciones. Son pacientes que se tienen que controlar muy de cerca porque pueden padecer diabetes gestacional e hipertensión. Y en ambos casos el bebé se puede ver afectado”.
Pero eso son complicaciones que puede tener cualquier embarazada… “Sí, pero si tienes más de 45 años tienes muchas más papeletas. Además, no he terminado de contarte todos los riesgos”, me comenta la doctora. ¿Más riesgos? “Sí, son pacientes con muchas posibilidades de que se les adelante el parto porque los tejidos están más envejecidos y no son tan resistentes, lo que provoca que el cuello del útero ceda desencadenando el parto antes de lo previsto”. Esto de que se te adelante el parto es algo que también le puede suceder a cualquier embarazada… “En España, la población general tiene un riesgo de parto prematuro del 7 al 10% pero, a partir de los 45 años ese riesgo es del 30%”. Con este batiburrillo de porcentajes y complicaciones me da miedo preguntarle por el parto. ¡Porque estas mujeres tienen que parir! “Sí, bueno… En el 50% de los casos hay que practicarles una cesárea”.
Solo el 1% de las mamás de más de 45 años tiene un embarazo espontáneo con sus propios óvulos. El 99% restante necesita ayuda para concebir
Laura González conoce toda esta lista de complicaciones. El precio de ser madre tarde fue muy caro “tanto económicamente como psicológicamente”, afirma. Con su bebé Elsa de 4 meses en brazos, me explica que se sometió a varias fecundaciones in vitro hasta que logró quedarse embarazada: “Me gasté 16.000 euros y lo pasé muy mal. No pensaba que algo así podía hundirte de esta manera. Tienes una medicación desde un mes antes de quedarte embarazada: te tienes que poner un óvulo cada 8 horas, parches de hormonas, pincharte eparina cada día… Aunque tú te quieras olvidar y disfrutar de tu embarazo no puedes”.
Ha sufrido tanto que, quizás por eso, ahora se ha convertido en una madre muy protectora: “Duermo con ella desde que nació porque me obsesionaba el tema de la muerte súbita. Ahora la voy a pasar a su cuarto porque me he comprado un artilugio que se instala en el colchón de la cuna y te avisa si el bebé deja de respirar más de 20 segundos”. Me lo cuenta y me hago cargo de lo mucho que le debe haber costado ser madre. Le pregunto por qué se esperó tanto para dar el paso. “Yo necesitaba tener un ABC cerrado antes de ser madre: tener mi piso, una estabilidad económica, haberme desarrollado profesionalmente, tener una pareja estable… Y todo eso surgió tarde”.
Sílvia Barceló también esperó y esperó hasta que dijo “ahora o nunca”. En su caso, ella aguardaba la llegada del hombre de su vida pero “la pareja no llegó y yo ya estaba en un límite en el que o lo hacía sola o no lo hacía. Mi madre falleció y eso me empujó a tomar la decisión”. Con 47 años se sometió a una fecundación in vitro con el esperma de un donante y ahora es madre de María, una preciosa niña de un año. ¿Y estás contenta de haber dado ese paso? “Mucho, aunque el primer mes fue una locura. Al ser una cesárea tardé en recuperarme y me agobié porque estaba sola y no sabía por qué lloraba la niña o qué quería. Solo pensaba en que se durmiera para poder descansar. La energía con 48 años no es la misma y lo de las noches en vela lo llevas regular”.
Mi mente perversa asiente por dentro. ¡Claro que la energía no debe ser la misma! Si estas mujeres están más cerca de la menopausia que de la plenitud fértil… Aún así, y con todos mis prejuicios, pestañeo y las veo batallando con pequeños gremlins suicidas dispuestos a bañarse en una fuente para alcanzar a una bonita paloma cargada de hepatitis mientras pelan un plátano con la otra mano porque es la hora de la merienda.
Sin embargo, hay algo que es indiscutible. “Cuando tu hijo tenga 20 años tú tendrás casi 70“, le digo a Sílvia. “Lo sé, lo pienso, pero es lo que hay. Si no lo hubiera hecho ella no estaría aquí y, de momento, es una niña muy feliz”, me responde. Laura también se defiende: “Ya nos preocuparemos mi marido y yo de darle todos los valores y apoyos para que cree una red de confianza a su alrededor y no se sienta sola”. Me contestan y sus respuestas son buenas, pero intuyo que es un tema sensible para ellas… “Claro que le doy vueltas… Pienso, por ejemplo, en que me jubilaré y Joan todavía no será económicamente autónomo. Y también soy consciente de que soy madre pero no seré abuela”, me dice Núria.
“Me jubilaré y Joan todavía no será económicamente autónomo. Y también soy consciente de que soy madre pero no seré abuela”
Pero entonces, ¿qué ventaja puede tener una maternidad más madura? “Es una maternidad mucho más consciente y decidida. Seguro que no tengo más aguante físico que una chica de 20 años pero sí psicológico”, me responde Laura. Sílvia añade en la misma línea “no entras tanto en crisis y relativizas más las cosas. La sabiduría y la madurez son un grado”. Y entonces llega Núria y asesta el golpe final: “la gran ventaja es que cuando te conviertes en madre con esta edad hay muchas otras cosas que ya las has hecho: yo he viajado, he prosperado profesionalmente, he bailado, he salido… Con un niño es complicado hacer todas esas cosas pero, a mis 49 años, lo acepto mejor porque ya las he hecho.”
Está claro que todo tiene su parte positiva y negativa pero lo tiene a los 45, 48, 49 y a los 28 también. Ni siquiera la propia comunidad científica puede determinar cuándo es el mejor momento para ser madre. Biológicamente sí: entre los 25 y los 35 años. Pero, ¿éticamente? “Nosotros nunca contraindicamos un embarazo y tampoco hay una normativa legal al respecto”, me cuenta la doctora María Goya, obstetra del Hospital Quirónsalud de Barcelona. Y añade que tan solo existe una recomendación oficial de la Sociedad Española de Fertilidad: “no hacerlo más allá de los 50, porque se entiende que es la media de la menopausia española. Pero es solo una recomendación… Yo misma tengo una paciente de 52 años que acaba de ser madre de gemelos”.
El 8 de marzo es una fecha especial que conmemora la lucha incesante de la mujer por la defensa de sus derechos e ideales. Durante más de un siglo se ha celebrado esta fecha, la cual es un día de encuentro y reflexión para millones de mujeres en el mundo. Aunque los motivos que dieron origen al Día Internacional de la Mujer fueron trágicos y sensibles, muestran el talante luchador de las féminas como también su ímpetu y carácter inquebrantable. En este día de apoyo y de lucha, también existen miles de mujeres que despiertan día a día con sus deseos de ser madre.
La infertilidad es una condición que afecta a millones de mujeres en el mundo, la cual puede ser ocasionada por diversas afecciones médicas, hasta incluso cuadros de estrés. Sin embargo, gracias a los grandes avances tecnológicos y científicos, hoy en día, existen decenas de alternativas para esas mujeres que nunca se dan por vencidas.
El apoyo en esos momentos difíciles es la clave para salir adelante. Incluso existen miles de casos de infertilidad que no tienen una razón o causa aparente, y a pesar de diversos métodos para lograr el embarazo, los deseos de muchas mujeres se vuelven infructuosos. Asumir la situación y contar con el apoyo de familiares y amigo es esencial para hacer frente a la infertilidad. Esto brindará la fortaleza necesaria y las condiciones ideales para optar por tratamientos que puedan conducir al embarazo.
La mujer ha sido luchadora por naturaleza, siempre ha tenido bajo su responsabilidad ser pilar fundamental de la familia y del hogar. En momentos donde la infertilidad se hace presente, no queda más que brindar apoyo y ser recíprocos de todo ese amor, constancia y coraje, que nos han trasmitido las mujeres desde el principio de la historia.
El Día Internacional de la Mujer, nombre que recibe desde su institucionalización en 1975, era anteriormente llamado Día Internacional de la Mujer Luchadora y Trabajadora. Hoy en día, a pesar de haber cambiado su nombre, todavía conserva ese cariz de lucha y perseverancia, y el mismo siempre se conservará porque el espíritu femenino es inquebrantable. De igual manera, sucede y sucederá con la lucha contra la infertilidad. Estas auténticas heroínas son firmes y tenaces en sus deseos por ser madres.
Ser compañía, apoyo y respaldo de estas mujeres que perseveran con la intención de ser parte de una de las grandes maravillas de la naturaleza, como lo es concebir una nueva vida, es algo virtuoso que todos debemos poner en práctica. Si eres amigo o familiar de una de estas mujeres que se enfrenta a la infertilidad debes darle todo tu apoyo incondicional. Su bienestar es esencial y tu respaldo oportuno la hará mantenerse fuerte y sentirse bien en cada momento.
El 8 de marzo es una fecha especial en el que todos debemos felicitar y brindar nuestra gratitud hacia todas esas mujeres que forman parte de nuestras vidas. Y si eres una mujer que busca quedar embarazada. ¡No te desesperes! En la actualidad, existen novedosos métodos y tratamientos para ayudarte en tus deseos de ser madre. ¡Anímate! Nunca estarás sola en esta situación. Familiares, amigos, profesionales y médicos siempre estarán para ayudarte.
Lainfertilidad.com
Icsi precio y coste FIV son dos de las palabras clave más utilizadas por las mujeres y las parejas que están valorando someterse a esa técnica de reproducción asistida llamada Fecundación In Vitro. En el artículo de hoy vamos a intentar despejar las dudas respondiendo a varias preguntas clave como, por ejemplo, qué es el icsi, por qué su precio influye en el coste de la fecundación in vitro y cuáles son los precios aproximados de los tratamientos más habituales. ¿Empezamos?
Icsi precio: entenderlo para calcularlo
Si estás empezando a buscar soluciones para quedarte embarazada, quizá no te resulten familiares las siglas ICSI o, incluso, FIV. Vamos a aclararlo: ICSI son las siglas de “Intra Citoplasmic Sperm Injection”, inyección intracitoplasmática o microinyección espermática y es una técnica que hacemos siempre en CEFER cuando practicamos una FIV o Fecundación In Vitro.
La técnica consiste en inyectar los espermatozoides dentro del óvulo para no dejar que fecunden solos y maximizar las posibilidades de éxito de la fecundación. Por ese motivo en CEFER denominamos a la FIV como FIV-ICSI ya que siempre utilizamos una microinyección espermática que evite ese fallo que puede producirse en la FIV convencional: que los óvulos no lleguen a fecundarse.
Así, nosotros no hablamos independientemente de icsi precio, sino que su coste está incluido dentro del presupuesto de cualquier FIV-ICSI a la que te sometas en nuestro centro de reproducción asistida.
¿Qué hay que tener en cuenta para conocer el precio de una FIV?
Ya hemos explicado el significado de ICSI y también hemos aclarado por qué en CEFER no hablamos de icsi precio. Ha llegado el momento de aclarar otra de las dudas más comunes entre las personas que están valorando someterse a la técnica de la fecundación in vitro: cómo se fija su coste.
A pesar de que la FIV es la técnica estrella de la reproducción asistida, en España no todos los centros públicos disponen de unidades de reproducción asistida sino que la mayoría de ciclos de reproducción asistida se realizan en clínicas privadas. Además, los hospitales públicos que ofrecen ese servicio tienen grandes listas de espera y tienen requisitos de admisión muy estrictos. Por otra parte, hay que destacar que la reproducción asistida es una especialidad en continuo avance que requiere inversiones en nuevos equipos a un ritmo que la sanidad pública no puede seguir.
Estas razones explican que muchos pacientes requieren acudir a clínicas privadas y evaluar los costes de estos tratamientos. Y ese es, precisamente, el quid de la cuestión: que el cliente conozca los diferentes factores que pueden influir en el precio de una FIV. Es decir: que conozca las partidas presupuestarias que influyen en el coste total del tratamiento:
- Estudio de esterilidad o estudio previo del ciclo de FIV.
- FIV.
- Medicación para un ciclo de FIV.
- Otras técnicas.
Los precios que anotamos a continuación son meramente orientativos ya que pueden variar en cada caso particular dependiendo del paciente o de variaciones de la técnica empleada. Además, no vamos a hablar de por qué hay tanta variedad de precio entre una clínica y otra ya que ese tema ya lo tratamos anteriormente en nuestro artículo “7 razones para no elegir un tratamiento de reproducción asistida low cost”.
El estudio de esterilidad o estudio previo del ciclo de FIV
Antes de empezar con el tratamiento de FIV hay que realizar un mínimo estudio previo y cumplir unos requisitos legales de descarte de enfermedades tanto en el caso de la mujer, como del hombre. Los precios orientativos de ese estudio previo serían los siguientes:
En la mujer:
- Historial médico, exploración física, citología y ecografía: 95 €.
- Analítica Pre-FIV (Grupo sanguíneo, VIH, Hepatitis B, Hepatitis C, Sífilis, Hemograma y bioquímica, Pruebas de coagulación y Estudio Hormonal): 315 €.
En el hombre (cuando la mujer tiene pareja masculina):
- Historial médico y exploración: 95 €.
- Test de capacitación espermática o REM: 160 €.
- Analítica legal (Grupo sanguíneo, VIH, Hepatitis B, Hepatitis C, Sífilis): 60 €.
Además de estos dos estudios es muy recomendable realizar el cariotipo en ambos miembros de la pareja: 180 €.
FIV
La técnica de la fecundación in vitro puede tener un rango de precios muy variables ya que permite múltiples opciones. Veamos las variantes más usuales:
- Precio de FIV básica con semen de la pareja y óvulos propios: 3.845 € (entre 3500 y 4000 €).
- Precio de FIV con ICSI y semen de la pareja y óvulos propios: 4.235 € (entre 4000 y 4500 €).
- Precio de FIV con semen de banco, con ICSI y óvulos propios: 4.530 € (entre 4500 y 5000 €).
- Precio de FIV con óvulos de donante y semen propio: 7.795 € (entre 7000 y 7800 €).
- Precio de FIV con óvulos de donante y semen de donante: 8.090 € (entre 7500 y 8000).
Medicación para un ciclo de FIV
Además de lo que la clínica cobra por el ciclo, el paciente debe desembolsar el coste de la medicación necesaria. El precio de estos medicamentos oscila entre los 600 y los 700 €, un coste considerable porque se trata de hormonas producidas por tecnología recombinante
Además, el desembolso puede ser aún mayor si la paciente no responde a las dosis normales y necesita más medicación.
Otras técnicas que pueden encarecer el precio de la FIV
Además de todo lo anterior, hay veces que es necesario realizar ciertas técnicas que, lógicamente, implican un coste extra para la paciente, por ejemplo:
- TESE o extracción de espermatozoides de testículo en el caso de que el hombre no tenga espermatozoides en el eyaculado por una obstrucción pero sí en el testículo. Precio orientativo: entre 500 y 800 €.
- Lavado seminal en el caso de que haya alguna enfermedad infecciosa que se transmita por el semen. Precio orientativo: entre 900 y 1000 €.
- Diagnóstico Genético Preimplantacional en el caso de que haya alguna enfermedad genética transmisible o historial de abortos de causa genética. Precio orientativo: entre 3500 y 4000 €.
¿Qué puede pasar si se realiza un test de embarazo antes de tiempo?
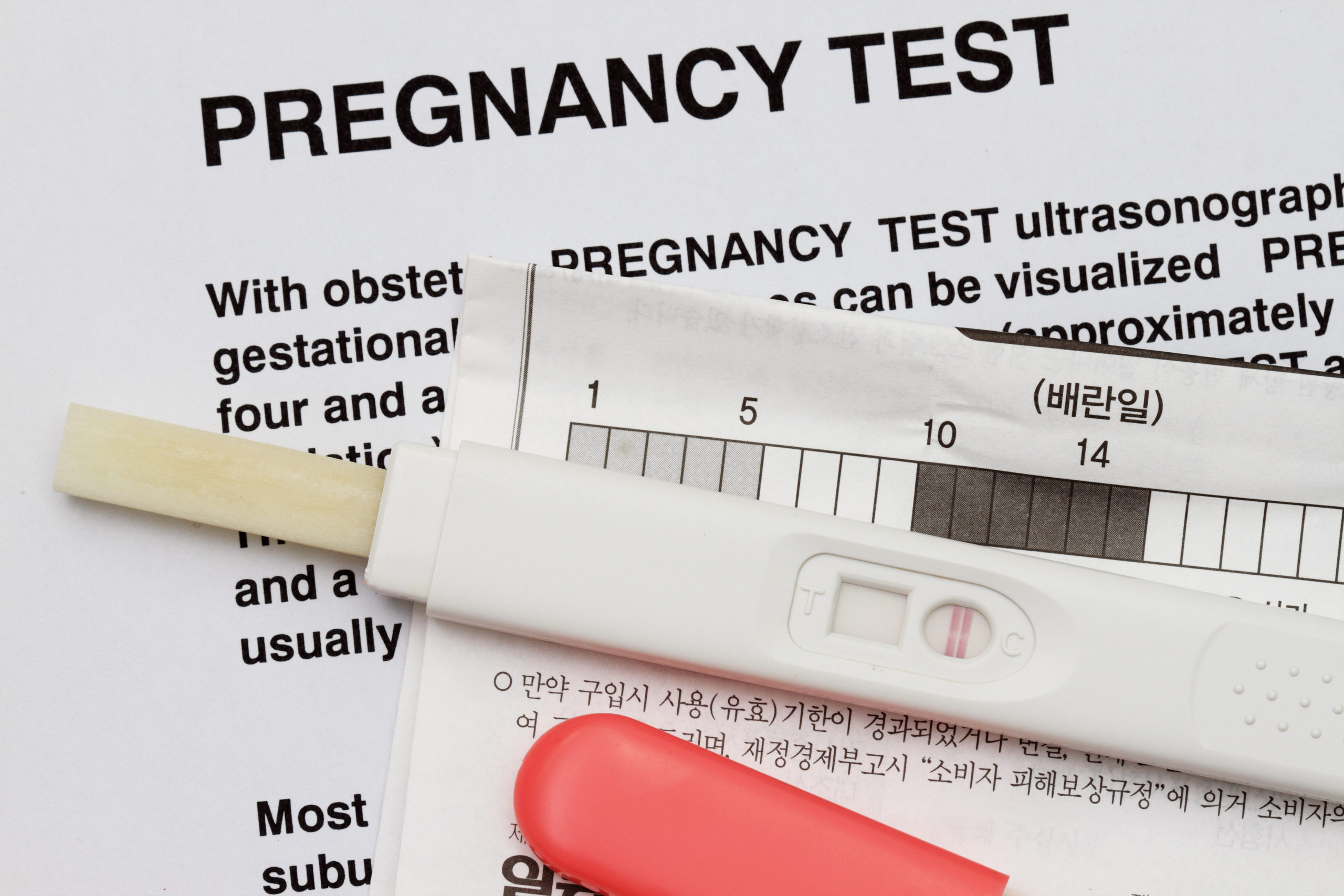
Los tests de embarazo contienen anticuerpos que detectan la presencia de la hormona Gonodotropina coriónica humana, mejor conocida como hormona hCG, en el organismo de la mujer. Esta hormona es secretada por el embrión en desarrollo desde el momento en que se implanta en el útero de modo que su presencia en el reactivo del test indica que la mujer está embarazada.
Pero a pesar de que los tests existentes en el mercado tienen un alto grado de precisión y sensibilidad es necesario elegir el momento adecuado para realizarlos y así obtener un resultado confiable.
¿Puede un test de embarazo realizado antes de tiempo arrojar como resultado un “falso negativo”?
El embrión comienza a secretar la hormona hCG desde el momento de la fecundación aumentando sus niveles en la sangre y en la orina a medida que avanza el embarazo. En la fase inicial de la gestación la concentración de esta hormona es muy baja por lo tanto realizar el test en esta etapa puede no llegar a detectarla arrojando un resultado conocido como “falso negativo”, es decir que la mujer está embarazada pero el reactivo de la prueba de embarazo indica que no existe concepción.
Para no obtener un “falso negativo” el test de embarazo debe realizarse ante un retraso en la fecha prevista para la aparición de la menstruación. Los profesionales recomiendan esperar que el retraso sea de al menos 7 días para llevar a cabo la prueba y así obtener un resultado más fiable. Lo mejor es hacerlo con la primera orina de la mañana ya que ésta tendrá la mayor concentración de la hormona hCG.
¿Puede un test de embarazo hecho antes de tiempo dar un resultado conocido como “falso positivo”?
La hormona hCG es secretada por el embrión entonces la presencia de ésta en el reactivo del test indica que la mujer está efectivamente embarazada independientemente del momento en el que se haya realizado la prueba de embarazo.
Un resultado conocido como “falso positivo”, es decir que el test indica la presencia de un embarazo aunque no exista gestación, solo sucede cuando la mujer presenta alguna enfermedad que hace que el cuerpo segrege la hormona hCG, tiene trastornos hormonales, o se ha sometido a tratamientos de fertilización que utilizan esta hormona para inducir la ovulación dejando restos de la misma en el organismo.
lainfertilidad.com
«Congelar óvulos es una herramienta muy eficaz»
«Lo normal es que las mujeres se den cuenta de que deben tener hijos a la edad programada, es decir, más temprano». Pedro de la Fuente, director general del Centro de Fertilización in Vitro de Asturias (Cefiva), hizo hincapié ayer en la importancia de frenar la tendencia actual de retrasar la maternidad en la inauguración del segundo Mes de la Salud de EL COMERCIO, patrocinado por Sanitas. El doctor estuvo acompañado por sus compañeros Luz Rodríguez, directora de laboratorio, y Julio César Quintana, responsable del Programa FIV-ICSI y Ovodonación, para responder a las preguntas de los lectores.
¿Cuál es el perfil de las mujeres que acuden al Cefiva?
De la Fuente: «El perfil se ha ido modificando con los años, sobre todo por los cambios sociales. Cuando empezamos a trabajar en reproducción asistida, acudía a nosotros el matrimonio clásico que llevaba años intentando lograr un embarazo. Luego surgieron otros perfiles. Por ejemplo, las mujeres que deciden afrontar la maternidad en solitario, que cada vez abundan más. Otro perfil que tenemos ahora lo conforman las parejas de lesbianas. Últimamente vemos otro que creo que va a empezar a hacer su ebullición en poco tiempo: las mujeres que desean, por razones laborales o sociales, retrasar la maternidad preservando la fertilidad».
¿Cuál es la causa más habitual de infertilidad?
Quintana: «La principal razón es que las mujeres consultan a edades cada vez más avanzadas. Manejamos como límite los 35 años y en la mayoría de consultas los superan. Y la calidad de los óvulos va disminuyendo con la edad. Luego hay otras causas muy variadas, como las patologías de ovarios o útero».
¿En qué casos se optaría por la inseminación artificial y en cuáles por la fecundación in vitro?
Rodríguez: «Para la inseminación artificial, el límite está en los 38 años. Pero para ello es necesario que la mujer tenga una buena reserva ovárica y el aparato reproductor esté conservado. Y también es esencial que la concentración de espermatozoides sea suficiente. Para realizar la fecundación in vitro, la más utilizada, puede ocurrir que la reserva ovárica esté comprometida, pero entonces se podría recurrir a una donante. En este caso, ya no límite de espermatozoides porque con uno solo bastaría».
¿Cuál es la probabilidad de éxito de la reproducción asistida?
De la Fuente: «No es posible responder con un número. Los factores que influyen en las tasas de fertilidad son muchos. Sobre todo, la edad. En las mujeres menores de 30 años, la tasa de éxito es del 60% por cada intento. Si tienen entre 35 y 40 años, es del 40%. Y si supera esa edad, la tasa baja de manera espectacular hasta un 20-25%. Pero con donación de ovocitos, tendrían las mismas posibilidades de embarazarse que las más jóvenes».
¿A partir de qué edad no se aconseja la fecundación in vitro?
Quintana: «Lo ideal es hacerla antes de los 35. De ahí en adelante, la paciente debería consultar para conocer su reserva ovárica. En Cefiva tenemos un programa para que la mujer que quiera pueda conocerla con una analítica de sangre y una ecografía. A partir de ahí, se le podrá indicar si es factible o no la fecundación in vitro. Incluso las mujeres mayores de cuarenta años tienen la posibilidad de quedarse embarazadas con ovocitos donados por una mujer más joven».
¿La calidad de los óvulos congelados es menor?
Rodríguez: «La vitrificación de ovocitos es una herramienta muy eficaz. En Cefiva tenemos un proyecto de investigación en el cual estamos valorando la vitrificación de manera automática porque creemos que va a ser el futuro frente a la manual».