La infertilidad es un problema cada vez más frecuente en las sociedades desarrolladas. Sus consecuencias van más allá del hecho de la incapacidad para procrear, derivan en problemas psicológicos tanto para la persona que sufre esta disfunción como para su pareja. Se trata de una situación estresante que a menudo se asimila en secreto por miedo al rechazo de los demás, que pueden no llegar a entender el dolor que supone. La infertilidad suele provocar, en el hombre y en la mujer, un dolor vital que necesita de la ayuda de las personas del entorno para poder hacerle frente.
Tener un hijo es, para la mayoría de las personas, un deseo intrínseco a su naturaleza. Cuando, tras un año manteniendo relaciones regulares sin protección, no se consigue, se puede llegar a entrar en un estado de sorpresa, frustración y desconcierto que en muchos casos desemboca en una depresión. La creencia generalizada por todos de que cuando se intente tener un hijo se va a conseguir de forma fácil y natural (entendemos la pocreación como un proceso voluntario), ocasiona numerosos problemas en los infértiles: se autoevalúan como seres inferiores y tienen crisis profundas de autoestima por no poder complacer a su pareja y a ellos mismos con el hijo soñado.
En todos los casos la peor de las soluciones es el hermetismo. Cualquier problema se afronta mejor cuando es compartido, pero la infertilidad requiere de ello en mucha mayor medida puesto que repercute directamente en la pareja y en otros miembros de la familia: padres que desean tener nietos y no conocen la razón por la que no los consiguen, hermanos que quieren convertirse en tíos, etc. En este sentido, contar el caso a las personas del entorno es clave para que el mismo se normalice y pueda admitirse por todos mejor. Entender el dolor de la persona infértil es el primer paso para poder ayudarla.
El ajuste emocional con los que rodean a la persona que padece la infertilidad puede llevarse a cabo mediante sesiones de psicología comandadas por un profesional en la materia. Esto puede ser muy importante durante el proceso de fertilidad en la búsqueda del hijo deseado. El sentimiento de culpa, la afectación en la relación de pareja y en las relaciones sexuales y la posible ‘montaña rusa’ de sensaciones que se experimentan durante el tratamiento, sólo se podrán ver remediadas con la ayuda de profesionales y, ante todo, con el apoyo incondicional de los familiares y amigos del afectado.
Laifertilidad.com
“Actualmente el 15% de los hombres son infértiles. Entre ellos, el 40% de los casos se debe a causas desconocidas; un 15% son por algún trastorno genético vinculado a un problema de fertilidad; y un 30% son pacientes con seminogramas alterados sin causa genética”, según el Dr. Moisés de la Casa, responsable del laboratorio de andrología de la Clínica Ginefiv. Factores ambientales y de estilo de vida están ocasionando que aumenten los casos de fallos reproductivos por causa masculina y la detección temprana es el factor más importante para evitarlo. Por este motivo y coincidiendo con el Día del Padre, la Clínica Ginefiv ofrece del 16 al 31 de marzo consejos y recomendaciones prácticas sobre cómo mantener una buena salud reproductiva para todos los hombres que deseen conocer si tienen una calidad seminal óptima.
“Con un control periódico de la salud reproductiva del hombre se podría evitar algunos de los casos que nos encontramos en las clínicas de reproducción asistida, ya que ciertas alteraciones pueden volverse irreversibles si no se tratan a tiempo”, añade el Dr. De la Casa. Por lo que mantener un control del estado fértil del varón es tan importante como hacerlo en la mujer. Y es que entre un 30% y un 50% de los hombres en edad fértil tiene un semen de una calidad inferior a los parámetros estándares marcados por la Organización Mundial de la Salud y el 75% de los pacientes que acuden a la clínica presentan alguna alteración en el seminograma.
La Clínica Ginefiv, con el propósito de concienciar sobre la importancia del cuidado de la salud reproductiva masculina y con motivo del Día del Padre, ofrece información práctica sobre cómo reducir problemas de fertilidad a través de hábitos saludables a todos los hombres que deseen conocer si su calidad seminal es óptima. Los interesados deberán entrar en la web www.testfertilidad.es y completar previamente un breve estudio sobre sus hábitos para recibir una serie de consejos sobre cómo mejorar la calidad de su semen. Estará disponible del 16 al 31 de marzo.
Diez consejos para mantener una calidad seminal óptima
- No fumar: Desde hace tiempo se ha demostrado en numerosos estudios el efecto nocivo del tabaco, que afecta a casi todos los aspectos de nuestra salud, incluyendo la reproductiva. La nicotina puede producir roturas o fragmentaciones del ADN que contienen los espermatozoides, condicionando así la integridad del material genético.
- No excederse con el alcohol: La cantidad de alcohol consumido afecta a la calidad y cantidad del esperma, puesto que influye en la producción de testosterona, responsable de la creación de espermatozoides. Con un consumo de alcohol elevado -más de 4 copas en un día- también se reduce la globulina fijadora de hormonas sexuales -en inglés SHBG-, la proteína encargada de regular determinadas hormonas como la testosterona.
- Evitar largos baños de agua caliente: Un estudio de 2007 de un grupo de urólogos de la Universidad de California reveló que una larga exposición de los testículos al agua caliente podía influir negativamente en la producción y movilidad de los espermatozoides. Determinaron que a partir de 30 minutos semanales de baños o jacuzzis se comienza a percibir esta alteración, pero también descubrieron que es un daño reversible si se cambia el hábito.
- Ciclismo sí, pero moderado: indudablemente el deporte resulta muy beneficioso para la salud, pero la práctica excesiva de algunas modalidades puede llegar a ser perjudicial. Esto ocurre con el ciclismo para el caso de la fertilidad masculina, ya que largas horas sentado encima del sillín provocan una presión en los testículos que hacen aumentar su temperatura y con ello reducir la cantidad y calidad de los espermatozoides. Un estudio de la Universidad de Harvard desveló que una gran cantidad de tiempo dedicado a este deporte puede llegar a reducir hasta un 34% la fertilidad masculina.
- Cuidado con la ropa ajustada: al igual que ocurre con los sillines de bici, la presión de la ropa interior y exterior muy pegada a la piel, especialmente en la zona testicular, aumenta su temperatura deteriorando así los espermatozoides y limitando su producción.
- No llevar el móvil en el bolsillo: las ondas electromagnéticas emitidas por un teléfono móvil o portátil que se usa habitualmente sobre nuestras piernas o se guarda cerca de los genitales masculinos reduce hasta un 8% la movilidad y la cantidad de espermatozoides vivos, según los últimos estudios.
- Cuidar la alimentación: Mantener un peso saludable ayudaría a producir una cantidad adecuada de espermatozoides, ya que se ha demostrado que un hombre obeso, es decir con más de 25 puntos en su Índice de Masa Corporal, produce 9 millones de espermatozoides por mililitro menos que un hombre con un IMC por debajo de esa cifra.
- Evitar la exposición a agentes contaminantes: la contaminación ambiental afecta gravemente a la salud, incluyendo la salud sexual. Algunos componentes químicos como el plomo, el dióxido de nitrógeno o el etanol, presentes en multitud de productos de limpieza y conservación de alimentos, se transportan por el aire llegando hasta nosotros por las vías respiratorias y por la piel. Este tipo de agentes producen reprogramación celular que puede alterar gravemente los espermatozoides y afectar incluso a la mujer y al feto.
- Dormir bien: la falta de sueño altera los niveles de testosterona, afectando a la cantidad de espermatozoides y a su tasa de supervivencia. Un estudio de la Universidad de Boston reflejó una probabilidad de hasta un 42% menos de concebir durante un mes respecto a hombres que duermen las horas recomendadas.
- Controlar el estrés: el estado emocional y psicológico afecta a nuestra salud tanto positiva como negativamente dependiendo del caso, es por ello que el estrés puede agravar el estado de salud de un paciente a distintos niveles. En el caso de la fertilidad, el estrés influye tanto en el hombre como en la mujer alterando la estructura de las células. Concretamente en el caso del hombre, el estrés oxidativo produce un desequilibrio entre la producción de oxígeno celular en el semen y su degradación por los sistemas antioxidantes. Este desequilibrio condiciona la calidad de los espermatozoides y la posibilidad de fecundar.
Al analizar los pros y los contras de ser padre, ahora hay que tener en cuenta un nuevo factor: quien tiene descendencia aumenta sus posibilidades de llegar a viejo, como concluye un estudio realizado por científicos del Instituto Karolinska, en Estocolmo (Suecia).
Los investigadores, que han publicado su trabajo en la revista Journal of Epidemiology & Community Health, hicieron un exhaustivo análisis estadístico de los historiales de más de 700.000 mujeres y hombres suecos nacidos entre 1911 y 1925. Además de la longevidad de estas personas, se tuvo en consideración otros factores, como su estado civil, el nivel de educación y el número de hijos.
Así pudieron observar que a partir de los sesenta años, cuando la salud empieza a deteriorarse, los hombres que han sido padres pueden tienen una esperanza de vida de dos años más, como media. Obviamente, el riesgo de morir aumentaba según los sujetos según eran más mayores, pero asimismo lo hacía la brecha entre los que habían tenido descendencia y los que no. Por ejemplo, las probabilidades de fallecer para un hombre de 80 años con al menos un hijo era del 7,4%, comparado con el 8,3% de un hombre de la misma edad y sin hijos.
En el caso de las mujeres, con mayor esperanza de vida en general, la relación era menor, aunque también existía. Y otro dato significativo: los padres solteros tienen más probabilidades de llegar a ancianos que los casados.
Este trabajo está en consonancia con otros que ya apuntaban a la influencia nociva envejecer sin descendencia, quizá por las carencias sociales y económicas que deben enfrentar laspersonas solas en los últimos tramos de su vida. En lo que los científicos suecos no han detectado diferencias significativas es en el hecho de que los hijos sean hombres o mujeres, ya que ambos parecen brindar el mismo grado de apoyo a sus progenitores. Otras investigaciones anteriores sugerían que las hijas se ocuparían más de sus padres cuando estos alcanzan edades avanzadas.
La congelación de gametos es la técnica más avanzada para preservar la maternidad con garantías, conservando toda la calidad de óvulos y espermatozoides. En el caso de los óvulos el procedimiento es similar a una fecundación in vitro. Consiste en realizar una estimulación ovárica con el objetivo de producir varios óvulos en la misma ovulación. Estos óvulos se extraen a través de una punción folicular y se vitrifican, es decir, se congelan a una velocidad ultrarrápida con sustancias crioprotectoras, pasando de una temperatura de cultivo de 37º a una temperatura de criopreservación de -196º, conservándose en nitrógeno líquido todo el tiempo que se desee y manteniendo intactas las células para su uso posterior.
La principal ventaja de este proceso respecto a la congelación tradicional es que la rapidez de congelación evita la formación de cristales de hielo que pueden dañar el óvulo, obteniendo inmejorables resultados clínicos que rondan el 97%, similares a los ovocitos en fresco. Sin embargo, en la congelación lenta funciona perfectamente con los espermatozoides, ya que al ser células muy pequeñas y con poco volumen no pueden formar cristales que puedan perjudicar su estructrura interna.
Con este revolucionario avance de la Medicina Reproductiva hoy día es posible decidir cuándo es el momento adecuado para formar una familia. “Investigación y alta tecnología dan respuesta a los problemas de infertilidad que presenta la sociedad actual”, asegura José López Gálvez, director de la Unidad de Reproducción Vistahermosa.
Según el especialista “hay que tener en cuenta que a partir de los 35 años la fertilidad desciende, y a partir de los 40, el 75% de los óvulos tiene alguna alteración genética, lo que aumenta en un 40% la probabilidad de aborto. Del mismo modo, la calidad del semen ha caído un 40% respecto a hace 10 años, tanto en concentración como en la movilidad. Por eso es fundamental conocer las alternativasque hoy existen y que permiten a una mujer utilizar sus propios óvulos, congelados en plena edad fertil, para ser madre en edad avanzada, con todas las garantías de que sus gametos están en perfecto estado con la preservando la misma calidad”.
¿Quién debe congelar los óvulos?
Si una mujer decide retrasar su maternidad por circunstancias personales, laborales o económicas debe congelar sus óvulos entre los 25 y los 35 años. Otras son las circunstancias médicas, el caso de pacientes jóvenes diagnosticados de cáncer, enfermedades autoinmunes, trasplantes de médula ósea o endometriosis, cuyos tratamientos amenazan su fertilidad; así como mujeres y hombres que no tienen pareja y desean ser madres y padres en un futuro.
La Unidad de Reproducción Vistahermosa, donde la primera consulta es gratuita, está dotada para todo este proceso, contando con un equipo multidisciplinar de reconocidos ginecólogos, genetistas, embriólogos o andrólogos, además de anestesistas, enfermeros, auxiliares o administrativos; además de la más avanzada tecnología para garantizar todos los procesos, y un entorno hospitalario que arropa y da seguridad a nuestros pacientes a la hora de recibir cualquier tipo de atención sanitaria.
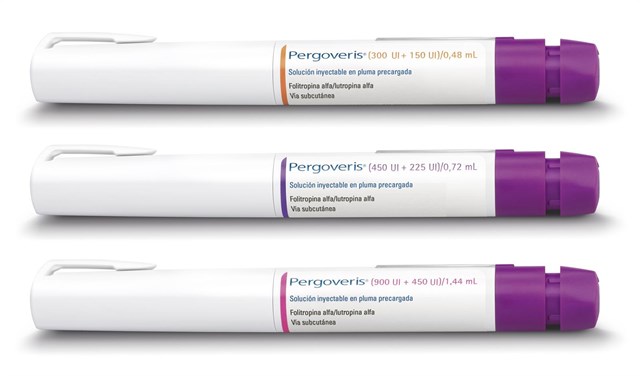
Merck ha anunciado el lanzamiento en España de su pluma precargada ‘Pergoveris’, que contiene una combinación premezclada de hormona folículo estimulante humana recombinante (FSHh-r) y hormona luteinizante recombinante (LHh-r) y está indicada para mujeres en tratamiento de reproducción asistida.
Esta nueva formulación líquida acaba de salir al mercado tras obtener las autorizaciones de la Comisión Europea y la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS), dependiente del Ministerio de Sanidad, y está pensada para minimizar los posibles errores de dosificación y administración, ya que ambas hormonas se presentan ya mezcladas en un dispositivo listo para usar.
“La combinación de la FSH y LH recombinantes, en proporción 2 a 1, ya ha demostrado ampliamente en los últimos quince años su eficacia en los hipogonadismos hipogonadotropos. Las gonadotropinas que se administran mediante dispositivos permiten dosificar e individualizar mejor el tratamiento”, ha explicado Isidoro Bruna, director médico de HM Fertility Center.
El dispositivo permite a los médicos la individualización de las dosis que requiere cada paciente, mediante incrementos de 12,5 unidades internacionales (IU) y disponible en tres presentaciones (300IU de FSHr+150IU de LHr, 450IU de FSHr+225IU de LHr y 900IU de FSHr+450IU de LHr) en una ratio óptima 2:1, aportando a las pacientes mayor comodidad y confianza a la hora de la administración.
“El nuevo dispositivo facilita a las parejas que buscan un hijo la administración del tratamiento, permitiendo el ajuste de dosis y su correcta aplicación”, ha destacado la directora médica de Merck en España, Isabel Sánchez Magro.
La infertilidad es un problema latente, subrepticio y asintomático que por desgracia en muchas personas solo es descubierto una vez la pareja ha tomado la decisión de tener un hijo. Ante los intentos insistentes y consecutivos de engendrar descendencia y la inesperada falta de éxito muchas jóvenes parejas se sumen en la decepción y en la confusión.
Cuando se ven obligados a asumir la imposibilidad de tener un retoño acuden a las clínicas de infertilidad que, hoy en día, se encuentran por doquier. Lo primero de lo que se les informa a los potenciales futuros padres es que hay esperanza, y mucha. Las técnicas que se barajan hoy en día a la hora de tratar esta condición son muy diversas y muy eficaces.
Hay sencillas soluciones tanto si el problema surge del hombre debido a un bajo recuento o movilidad de los espermatozoides como si es la mujer la que impide que se tengan hijos. En cualquier caso hay que cerciorarse de que el médico o especialista de confianza con quien se trata el asunto agota primero las vías naturales (insistencia, pérdida de peso, eliminación de hábito insalubres y perniciosos como el tabaco o el alcoholismo, etcétera) y después se siga, si es necesario, con los medicamentos.
Si llegados a este punto existen dudas o reticencias no hay que sacar las cosas de quicio. Es una reacción totalmente lógica y perfectamente respetable. Es más, es algo comprensible sabiendo que toda medicina conlleva sus propios riesgos. En el caso de los tratamientos hormonales pueden aparecer cambios en el comportamiento y otros síntomas indeseados. Nuestra sugerencia para las parejas que se encuentran en una situación tan complicada es que se hagan una pregunta a sí mismos y la respondan sinceramente. ¿Cuál es la razón original por la que se está en la clínica? La respuesta es sencilla. Se quiere tener un niño.
Si el deseo inicial no ha mudado tras el tiempo en que duran las consultas y los diagnósticos la pareja debería someterse a los tratamientos recomendados ya sean farmacológicos o quirúrgicos. En caso contrario siempre quedará la opción de explorar otras vías como la adopción o aceptar el hecho de no poder tener hijos.
Nuestra percepción es que la familia y los hijos es algo maravilloso a la que ninguna persona que quiera vivir plenamente debe renunciar. En cualquier caso esta es una decisión compleja y sobre todo muy personal. No hacerlo para evitar un tratamiento de infertilidad no parece la mejor motivación sin embargo.
Lainfertilidad.com