¿Quieres resolver tus dudas sobre fertilidad y reproducción asistida? Hoy te traemos una nueva recopilación de preguntas frecuentes, extraídas de nuestra colaboración mensual con La Opinión de Málaga. Se trata de la sección “Pregunta a un especialista”, en la que participa nuestro director médico, el Dr. Claudio Álvarez.
En esta ocasión te traemos algunas preguntas y respuestas sobre temas como la donación de óvulos, el control de hormonas durante tratamientos de reproducción asistida, la fertilidad masculina, los problemas de la obesidad, y otros. ¡Comenzamos!
Tengo 42 años. ¿Es posible que solo me den un 1% de éxito por FIV, y un 60% por donación de óvulos, exclusivamente por mi baja calidad ovárica debido a que ya tengo 42 años?
La edad de la mujer es el factor pronóstico más importante en fertilidad. Efectivamente, a los 42-43 años la tasa de éxito en FIV con óvulos propios es inferior al 5%.
Esta situación cambia al usar ovocitos donados, donde la tasa de embarazo evolutivo acumulada es superior al 80%.
Si tengo ciclos regulares, no debería tener problemas para quedarme embarazada, ¿verdad?
Tener los ciclos regulares solo podría manifestar que se produce la ovulación, pero no al 100 % de certeza.
La edad es el principal parámetro para ver el pronóstico de fertilidad. Por ejemplo, una mujer de 45 años, sana, con ciclos menstruales regulares, analíticas hormonales normales, etc., tiene una posibilidad de embarazo menor al 1%.
Como hombre, ¿pierdo fertilidad con el paso del tiempo?
En los últimos años se ha descrito una disminución de la calidad seminal, especialmente después de los 45 años. A mayor edad también se ha observado una mayor probabilidad de problemas, como el aborto.
Es importante mantener un estilo de vida saludable para disminuir la incidencia de estos problemas.
¿La infertilidad es hereditaria?
Hay problemas genéticos que producen infertilidad, y que se pueden transmitir a la descendencia. Sin embargo, estas causas genéticas son poco frecuentes.
En todo caso, el especialista en reproducción deberá valorar esta posible causa genética y su posible estudio y manejo.
Como hombre, ¿puedo tomar vitaminas que ayuden a que tengamos un hijo?
Hay suplementos de vitaminas que mejorarían la calidad seminal, pero no se ha demostrado al 100% que mejoren las posibilidades de embarazo.
La indicación de tomarlas o no dependerá de la situación de salud de cada varón.
¿La obesidad es un problema para el embarazo?
Sí, sobrepreso y obesidad son una barrera para la fertilidad. El efecto es muy similar al del tabaco, la obesidad se asocia a problemas de ovulación, de calidad de los óvulos y espermatozoides, disminuye la posibilidad de embarazo, aumenta la probabilidad de aborto, y aumenta los problemas durante el embarazo, parto y del recién nacido.
¿Es posible que aumente la hormona antimülleriana si se ve afectada por factores externos como el estilo de vida, tabaco… a la hora de su análisis?
La hormona antimülleriana disminuye irremediablemente a medida que avanza la edad de la mujer. Puede haber muy pequeñas variaciones entre una medición y otra, pero la disminución no se puede detener.
Algunas situaciones como tomar anticonceptivos, la técnica de medición y conservación de la muestra de sangre, etc., pueden hacer que se falsee el resultado de la prueba, pudiendo no ser el valor real.
¿Cuáles son los niveles recomendables de progesterona después de una transferencia? ¿Es recomendable realizar analítica para controlarlos?
Con el soporte de progesterona que se indica en la segunda fase del ciclo menstrual se alcanzan niveles más que suficientes. En algunos casos excepcionales se recomienda medir estos niveles y ajustar la dosis de progesterona.
Tengo un embrión congelado de calidad C en otra clínica. ¿Podría comenzar un nuevo tratamiento en URE Centro Gutenberg?
La Ley establece que una pareja no puede comenzar un tratamiento de FIV si aún tiene embriones congelados. La alternativa es trasladar los embriones a la nueva clínica, pero se deben transferir antes de iniciar un nuevo ciclo.
¿Hasta qué edad puedo donar mis óvulos en URE Centro Gutenberg?
La Ley de Reproducción vigente en España establece que la edad para donar ovocitos es en mujeres mayores de 18 y menores de 35 años.
¡Menuda sorpresa! Brigitte Nielsen acaba de anunciar su embarazo en las redes sociales. La actriz danesa, de 54 años, ha compartido dos imágenes en las que presume de curvas premamá. “La familia crece. Momento feliz. Buenas vibraciones”, ha escrito. Se trata del quinto hijo para la intérprete, gran estrella de los años 80 por su participación en películas como Rocky IV en 1985, Cobra en 1986 y Beverly Hills Cop II en 1987.
El primero, en cambio, con su actual marido, el italiano Mattia Dessi, de 39 años, con quien se casó en febrero de 2005 en República Dominicana en una íntima ceremonia. “Sí, es verdad que nos hemos casado”, confesó Mattia poco después de producirse el enlace. “Ha sido todo muy repentino, pero estamos los dos muy contentos”. Meses después, en julio de 2006, se dieron el ‘sí, quiero’ de nuevo en Malta. “Brigitte está muy emocionada. Como una niña pequeña. Es muy feliz”, dijo en aquel momento a People el representante de la actriz, Luigi Balduini.
Brigitte ha estado casada anteriormente en cuatro ocasiones, siendo su más famoso marido el actor de Rocky, Sylvester Stallone, con quien se casó en 1985 y se divorció 19 meses más tarde. El bebé que espera llega a una familia muy numerosa, formada por los cuatro hijos mayores de la danesa: Julian Winding, de 34 años, Killian Gastineau, de 28, Douglas Meyer, de 25 años, y Raoul Meyer Jr., de 23 años.
El embarazo de la actriz ha sido una grata sorpresa para todos sus seguidores en las redes sociales. Brigitte suele compartir su día a día en Instagram, pero no ha sido hasta ahora cuando ha anunciado que será madre de nuevo. En los últimos años, la danesa ha participado en numerosos realities, como en la versión inglesa del concurso televisivo Gran Hermano, donde coincidió con su ex suegra, Jacquelline Stallone.
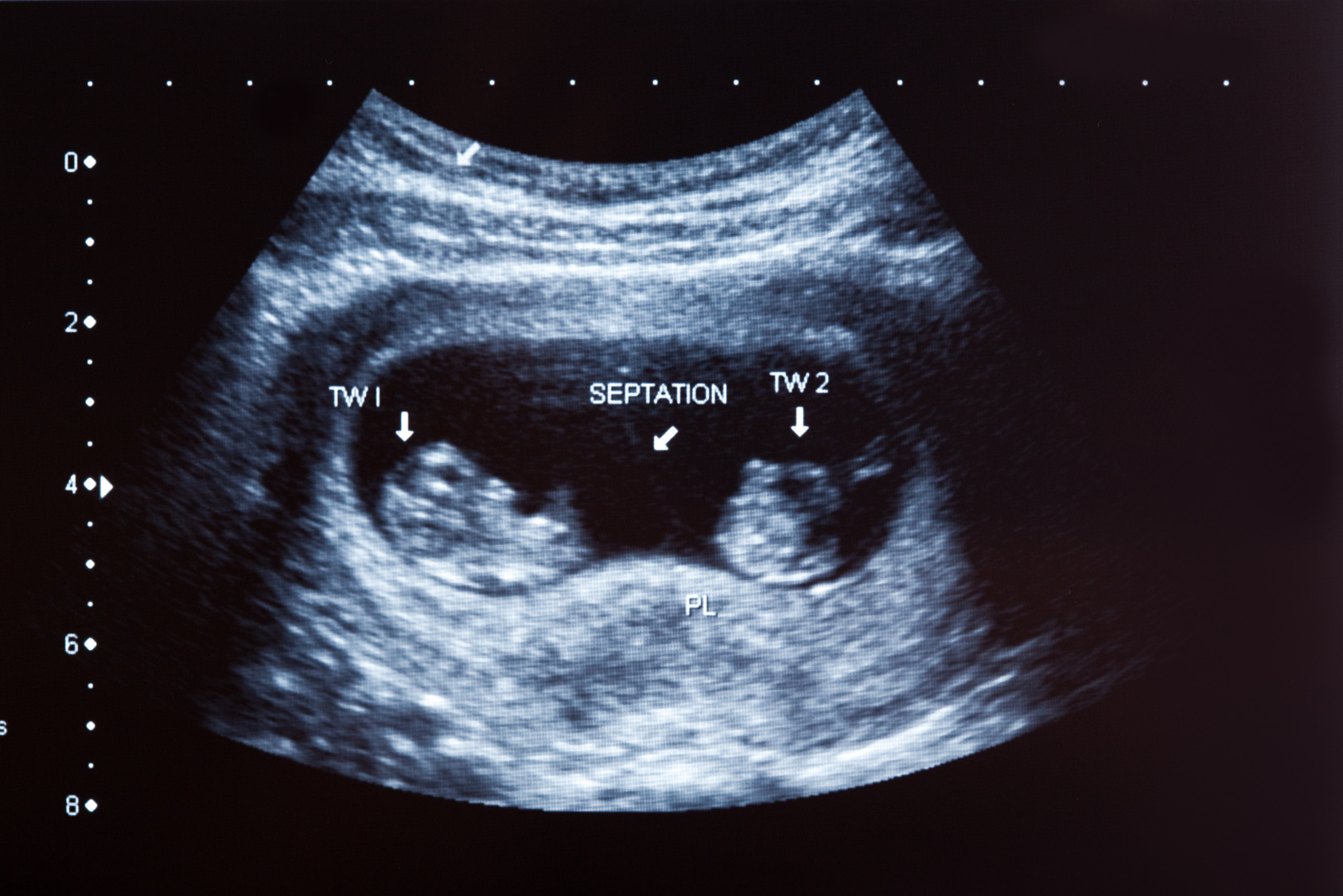
Son muchas las parejas y mujeres que piensan que con un embarazo gemelar cumplen el deseo de conseguir la familia buscada con una única gestación.
Sin embargo, según explica el ginecológo de la Unidad de Reproducción Vistahermosa, el doctor Manuel Lloret, “es fundamental informar a los futuros padres sobre las consecuencias médicas negativas que un embarazo múltiple conlleva no sólo para la madre, sino también para los fetos”.
El cuerpo de la mujer ha sido concebido para albergar gestaciones de un sólo embrión. Por lo tanto, un embarazo múltiple está asociado a un mayor riesgo de experimentar complicaciones durante la gestación.
Entre las más comunes para los bebés destaca el aumento de riesgo de aborto espontáneo; mayor probabilidad de parto prematuro y bajo peso al nacer. En cuanto a la madre, el riesgo de hipertensión gestacional aumenta, anemia, diabetes gestacional, parto por cesárea o mayor aumento de peso.
No menos importantes, subraya el ginecólogo de la Unidad de Reproducción Vistahermosa Lloret, son “los problemas económicos, psicológicos, laborales, incluso conyugales a los que han de enfrentarse tanto parejas como mujeres solas cuando han de asumir la responsabilidad de varios bebés”.
“Lo importante es tener un bebé sano en casa”, señala el doctor. Los avances técnicos en reproducción asistida aportan efectividad en las transferencias de un único embrión.
La Unidad de Reproducción Vistahermosa y la tecnología time lapse
El centro alicantino, ubicado en el Hospital HLA Vistahermosa, está dotado de la más novedosa tecnología time lapse, reuniendo todos los incubadores de última generación del mercado, capaces de identificar el embrión de mayor potencial de implantación para transferir al útero materno y conseguir un embarazo evolutivo.
La clave del éxito se encuentra en los tratamientos personalizados para el diagnóstico de cada paciente. Las nuevas técnicas combinan la Fecundación In Vitro con sofisticados procedimientos de selección embrionaria, como es el análisis del ADN del embrión, que precisa los que se encuentran libres de anomalías cromosómicas; o el cultivo hasta blastocisto de los embriones, llevándolos al quinto día de división celular, lo que constata su calidad y alta viabilidad.
“Hoy día gracias a los avances en medicación, laboratorio de embriología, incubadores time lapse, procesos de vitrificación y estudios genéticos, estamos en situación de obtener embriones de alta calidad y aumentar las tasas de implantación por embrión transferido sin necesidad de transferir varios embriones”, asegura el especialista.
En este momento, indica el doctor Manuel Lloret, “no siempre se pueden realizar transferencias de un único embrión, ya que nos encontramos con casos en los que hay que valorar varios factores: edad materna, calidad embrionaria y fracasos en ciclos previos“.
“Si se dan estos factores se plantea la transferencia de dos embriones de los que solo uno suele llegar a buen término de evolución”, señala Lloret.
Implantación del embrión transferido: algunas premisas
En las clínicas de reproducción asistida lo más común es contar los días empezando desde el día de la ovulación.
El día de la ovulación se llama día 0, es el día en el que en un ciclo natural se produce la rotura del folículo y el óvulo queda liberado en su viaje hacia la trompa.
En una fecundación in vitro (FIV) es el día en el que se programa la extracción folicular unas horas antes de que se rompan los folículos. En este caso utilizamos el plural porque en un ciclo de FIV los ovarios vienen estimulados para producir más óvulos y tener más probabilidad de éxito.
A partir de ese momento, esto es lo que sucede en un laboratorio de FIV:
Día 0. Día de la punción folicular
Los ovocitos son aspirados de los folículos, justo antes de que sean ovulados de forma natural. Este mismo día son fecundados en el laboratorio, se ponen en contacto lo óvulos con los espermatozoides móviles seleccionados.
La fecundación se realiza a primera hora de la tarde para que a la mañana siguiente podamos ver su resultado.
Día 1. Chequeo de fecundación
Entre las 16 y 18 horas de haber realizado la fecundación, se observan para comprobar si han sido fecundados de forma correcta. La presencia de dos pequeños núcleos llamados pronúcleos nos indican que el óvulo ha sido fecundado.
Día 2. Primera división celular
En este día vemos que los embriones fecundados muestran entre 2 y 4 células. En realidad, se han empezado a dividir la tarde anterior, a las 25-27 horas de ser fecundados. Pero observamos el resultado de esta división el día 2 por la mañana.
Día 3. Chequeo de división
En este día los embriones tienen entre 4 y 8 células. Los que presentan 8 células tienen mejor pronóstico para implantar. En este día se puede realizar la transferencia embrionaria. La transferencia se realiza en día 3 o en día 5 según criterios de calidad embrionaria, número de embriones disponibles, riesgo de gestación múltiple u otros factores.
Día 4. Compactación del embrión, la mórula
El embrión compacta sus células y ya no las podemos contar fácilmente, adquiere una forma similar a una mora y por eso recibe el nombre de mórula.
Día 5. El blastocisto
El embrión comienza a crear una cavidad en su interior, cavidad blastocélica, y comienza a expandirse. En esta fase se distingue la llamada masa celular interna (MCI) y las células del trofoectodermo. En este momento también se puede programar la transferencia embrionaria.
Implantación
Entre el día 5 y el día 7 el blastocisto aumenta de volumen hasta que rompe la capa externa que lo recubre, la zona pelúcida. Este fenómeno se conoce con el nombre de hatching o eclosión. Las células del blastocisto interactúan con el endometrio (la capa interna del útero) y literalmente penetran en el epitelio endometrial. Este momento es conocido como la implantación.
En la mayoría de los casos, el embrión se implantará entre el día 5 por la tarde y el día 6, aunque hay algunos embriones que pueden presentar implantación tardía hasta el día 7.
Ten en cuenta que todos los tiempos y horas comentados en este post se refieren a ciclos en los que la punción folicular se ha realizado por la mañana. Algunos laboratorios, en cambio, realizan la extracción de los óvulos por la tarde. En estos casos, las horas descritas anteriormente pueden variar un poco.
A partir del día 14 será útil realizar un test de embarazo para comprobar si la implantación ha tenido éxito.
Ahora que ya sabes cuánto tarda en implantarse un embrión transferido, puedes dejar tus comentarios y eventuales preguntas sobre las fases del método FIV que no te acaban de quedar claras.
El endometrio
Tanto los embriones como la zona en la que estos van a depositarse, el endometrio, tienen que reunir una serie de condiciones que te explicamos a continuación:
El endometrio es una membrana de aspecto y textura mucosa, la importancia que juega en este proceso es fundamental, ya que es la zona en la que se van a colocar los embriones para que, se produzca la implantación y, si todo sale según lo previsto, se produza el embarazo.
Estas son algunas de las características de esta zona de tu cuerpo que va a ser tan importante durante este proceso:
- Recubre el interior del útero.
- Está formado por un gran número de glándulas y vasos sanguíneos.
- Su tamaño y grosor va cambiando a lo largo de cada ciclo menstrual.
La función de los estrógenos
El endometrio pasa por dos fases, en las que juegan un papel clave dos hormonas: los estrógenos y la progesterona, que actúan como auténticas directoras de orquesta de todo el ciclo menstrual.
Fase Proliferativa
La primera fase se llama proliferativa, y va desde el día 1 de la menstruación hasta el día 14, fecha, día arriba, día abajo, en la que se produce la ovulación.
Durante esta etapa se observa un aumento progresivo de los niveles de estrógeno, lo que, entre otros efectos, hace que el grosor del endometrio aumente y cambie su estructura y funcionalidad para adquirir así el tamaño óptimo para favorecer la posible fecundación al inicio de la siguiente fase.
Fase secretora
La secretora, que comienza el día de la ovulación y en la que la otra hormona, la progesterona, toma el relevo del protagonismo a los estrógenos, modificando la estructura y funcionalidad del endometrio, preparándolo para la implantación del embrión.
El objetivo de la preparación endometrial previa a la transferencia embrionaria es reproducir el efecto que los estrógenos tienen sobre el endometrio para conseguir que alcance las condiciones idóneas que permitan la implantación de los embriones.
Y es por ello que se te administrarán los estrógenos de forma externa, por vía oral o a través de parches.
Los parches contienen los estrógenos naturales desarrollados de forma sintética en el laboratorio, y se aplican directamente sobre la piel, permitiendo sí que penetren en tu organismo y produzcan en él los mismos efectos que se desencadenan durante la primera fase del ciclo menstrual.
¿Dónde se adquieren los estrógenos?
Se compran en la farmacia, y siempre deben estar prescritos por tu médico, que será también quién determine cuándo debes aplicártelos y en qué dosis.
Los parches de estrógenos sencillos de utilizar, pero debes tener en cuenta algunos aspectos de su manual de uso:
- Se colocan directamente sobre la piel limpia y seca.
- El lugar recomendado es por debajo de la cintura, evitando la zona del pecho
- Cada parche está envuelto de forma individual y protegido por dos láminas.
- Debes utilizarlo nada más abrir el envoltorio, presionando con la palma de la mano para que se adhiera bien y no se formen arrugas.
- Es importante evita tocar con los dedos la parte adhesiva durante la aplicación.
Para valorar los efectos de estos parches, lo normal es que tu médico controle el grosor de tu endometrio a través de una ecografía vaginal.
Aunque cada mujer, cada caso y cada ciclo hormonal es distinto, el grosor endometrial que se considera adecuado para realizar la transferencia embrionaria ,es de entre 7-12 milímetros. También es necesario que presente un aspecto trilaminar, esto significa que cuando te hagan la ecografía, se puedan observar en el endometrio tres capas: dos oscuras separadas por una más clara.
El uso de los estrógenos bajo supervisión médica
Por tanto, si tu médico te ha prescrito la utilización de los estrógenos para preparar tu útero, sigue al pie de la letra sus indicaciones y no te agobies: piensa que su misión es, simplemente, reproducir un proceso que todos los meses experimenta tu cuerpo de forma natural.
Síntomas tras el uso de los estrógenos
Es posible que notes síntomas como la hinchazón, el cansancio o la retención de líquidos, similares a los que se suelen experimentar en determinados momentos del ciclo menstrual.
Se trata de un efecto propio de las hormonas, tanto las que segrega el cuerpo de manera natural, como las administradas en forma de medicación, sin embargo, no debes preocuparte, pues suelen ser síntomas leves y pasajeros.
Los ovocitos son especialmente sensibles a los procesos de criopreservación ya que poseen una serie de características que comprometen su supervivencia, pero las mejoras en las técnicas de criopreservación en banco de óvulos mediante la vitrificación, han permitido obtener tasas de éxito similares a los ciclos en fresco.
Actualmente, el desarrollo de un programa de criopreservación de ovocitos eficaz es fundamental para cualquier laboratorio por varias razones.
Puede ser una opción de preservar fertilidad en pacientes en edad fértil a las que se les diagnóstica un cáncer y que va a ver comprometida su actividad ovárica de forma precoz debido a los tratamientos de quimioterapia/radioterapia a los que se ve a someter. El incremento de la supervivencia a procesos cancerígenos ha provocado que cada vez sean más las chicas que una vez superada se plantean la maternidad.
Por otro lado, cada vez es más habitual plantearse la maternidad a edades más avanzadas, pero no hay que olvidar que la pérdida de fertilidad en la mujer asociada a la edad puede dificultar o imposibilitar finalmente el embarazo. Estas mujeres pueden beneficiarse de la criopreservación de ovocitos en el momento de fertilidad óptima, manteniendo su potencial hasta el momento en el deseen buscar embarazo.
El mantenimiento de un programa de donación de ovocitos es complicado principalmente por la disponibilidad de donantes. Los procesos de selección son muy estrictos, hasta el punto de que sólo el 60% de las candidatas son aptasfinalmente como donantes. La disponibilidad de un banco de ovocitos nos permite tener ovocitos con una diversidad de características fenotípicas cuando sea necesario.
Por último, hay situaciones que pueden darse dentro de un tratamiento, como el caso en el que el varón no puede obtener la muestra seminal o no se observan espermatozoides una vez tenemos los ovocitos de su pareja en el laboratorio. La vitrificiación de los ovocitos nos daría la opción de ganar tiempo para resolverlo o para tomar una decisión meditada con la pareja.
Jaime Guerrero, biólogo en Instituto Bernabeu.