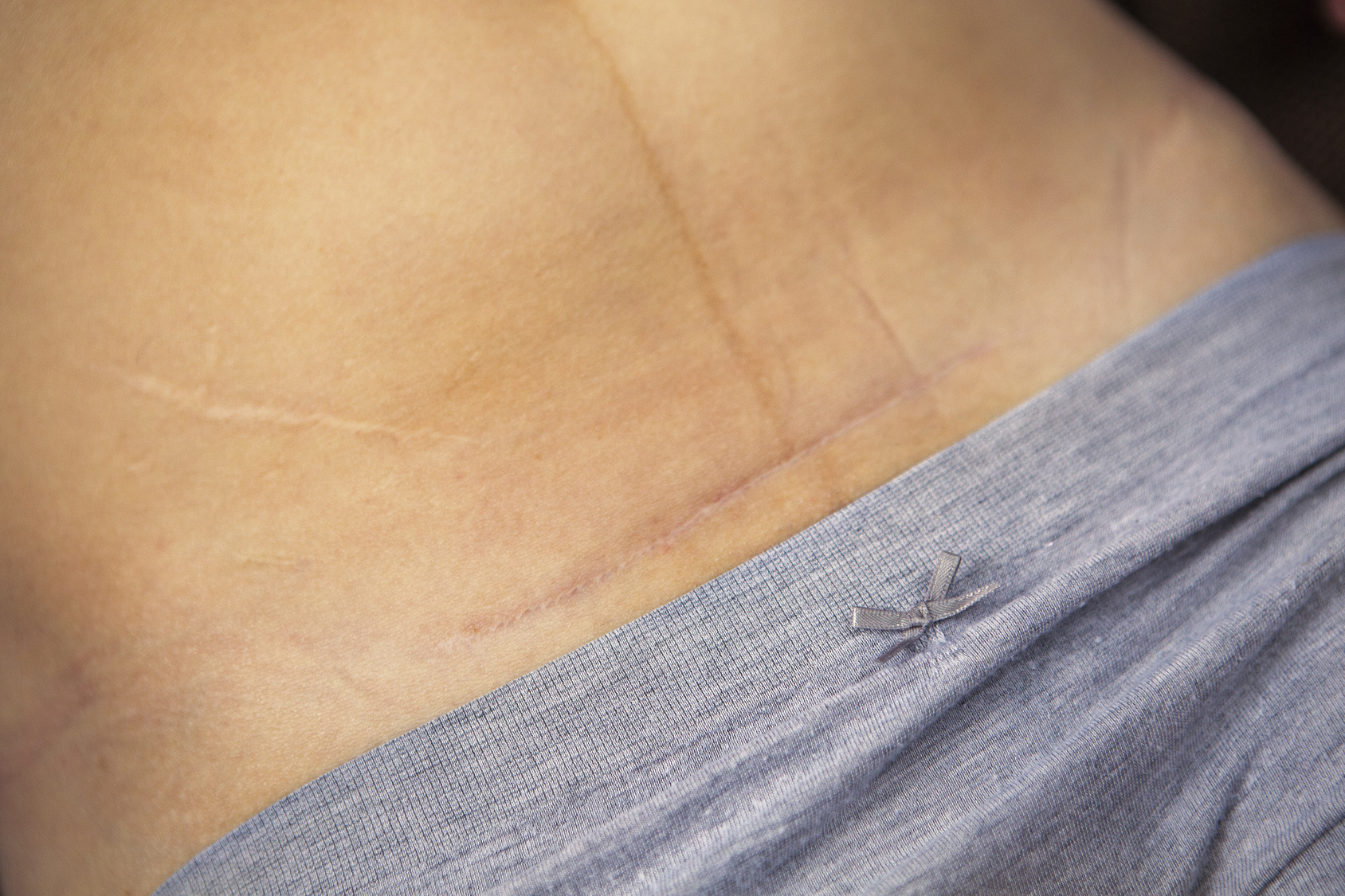
Una vecina de la capital tuvo que someterse a una cesárea y los dos ginecólogos que la atendieron se dejaron olvidada una gasa en el interior de su útero. La víctima de este error médico, que llegó a perder un ovario, recibirá una indemnización de 47.000 euros. A grandes rasgos, ese fue el acuerdo que se alcanzó ayer en el Juzgado de lo Penal 3 de Jaén entre los abogados de la paciente y de los acusados. Los dos ginecólogos y los responsables de la clínica privada asumieron su responsabilidad por una antigua falta de lesiones por imprudencia, que ya está despenalizada. Es decir, la sentencia para ellos será absolutoria desde el punto de vista penal. Sin embargo, deberán pagar una compensación a la víctima en concepto de responsabilidad civil.
Los hechos se remontan a octubre de 2013, cuando la mujer, una vecina de la capital de poco más de 30 años, acudió a un centro sanitario privado para dar a luz. El equipo médico que la atendió le practicó una cesárea, que se desarrolló con total normalidad. Sin embargo, olvidaron retirar una gasa quirúrgica. Pocos días después de la operación, la mujer comenzó a sufrir dolores y molestias. En un primer momento, atribuyó esos síntomas a las secuelas propias de la intervención. Sin embargo, fueron pasando los días y las semanas, sin que las dolencias remitieran. Todo lo contrario. Finalmente, decidió acudir al Complejo Hospitalario de Jaén para ser visitada por especialistas. El primer diagnóstico fue un mazazo. Le dijeron que podía sufrir un tumor. Un golpe durísimo. De hecho, en ese momento, ni tan siquiera sospechaba que los síntomas se debían a que tenía una gasa quirúrgica en el interior de su organismo.
La paciente decidió buscar una segunda opinión médica y visitó una clínica privada de Granada. Fue allí donde acabaron con su angustia. Le confirmaron que ese bulto que se apreciaba en su útero podría ser material quirúrgico olvidado. Finalmente, en septiembre de 2014, es decir, once meses después de la cesárea, tuvo que ser de nuevo intervenida quirúrgicamente para extraerle la gasa. Como secuela, fue necesario extirparle un ovario.
A finales de ese mismo año, en concreto, el 23 de diciembre de 2014, la víctima presentó una denuncia por la vía penal para tratar de aclarar lo sucedido. Cayó en el Juzgado de Instrucción número 1 de Jaén. El juez Fernando Moral imputó, en primer lugar, al ginecólogo que le práctico la cesárea. Después de escuchar su declaración, también llamó como investigados a un segundo ginecólogo y a una auxiliar de enfermería. El magistrado entendió que había indicios suficientes como para procesarlos por un delito de lesiones por imprudencia. La Fiscalía no presentó cargos contra ellos, mientras que la paciente reclamó una condena de un año de prisión. Ayer, los tres sanitarios estaban llamados a juicio en el Penal número 3. Sin embargo, antes de entrar a la sala de vistas, los letrados de los acusados y de la víctima alcanzaron un acuerdo. El primer paso fue retirar la acusación contra la auxiliar de enfermería, defendida por el abogado Bartolomé Carrascosa, por lo que quedó absuelta con todos los pronunciamientos favorables. El segundo paso fue que los dos ginecólogos y la clínica asumieran su responsabilidad. Para ellos, la sentencia también será absolutoria desde el punto de vista penal —son autores de una falta de imprudencia leve, que ya está despenalizada—. Eso sí, tendrán que hacer frente a partes iguales a los 47.000 euros de indemnización, una cantidad que asumirán sus respectivas compañías aseguradoras.
Cada vez hay más parejas en España que recurren a las Técnicas de Reproducción Asistida para tener hijos, siendo la FIV la más frecuente. Tras 30 años desde su implantación en nuestro país y un proceso de “evolución”, España se ha convertido en el primer país de Europa, y el tercero en el mundo en número de tratamientos, según el Ministerio de Sanidad, Servicios Sociales e Igualdad.
Para explicarnos más sobre la reproducción asistida La Voz del tajo ha realizado una entrevista a Directora Médica de Reprofiv, la Dra. Elena Martín Hidalgo y a la Directora de Laboratorio, la Dra. Silvia Jiménez Bravo.
Reprofiv dispone de un equipo médico altamente cualificado y con gran experiencia en la Reproducción Asistida. Su directora médica creó la primera Unidad de Reproducción de Castilla la Mancha, en el Hospital Virgen de la Salud, hace 18 años ¿Cómo han cambiado las cosas en estos años?
Todo ha cambiado mucho. Han evolucionado las técnicas, los fármacos empleados y los medios en el laboratorio. Todo esto ha conducido a una mayor seguridad de los tratamientos y a mejores resultados.
Cuando nosotras empezamos en reproducción, la mayoría de las causas de esterilidad eran desconocidas. Esto ha cambiado porque han evolucionado enormemente las técnicas diagnósticas y esto nos permite dar un pronóstico más acertado con mejores resultados.
Se han desarrollado nuevas técnicas cuyo objetivo es la prevención. Con la preservación de la fertilidad, que consiste en congelar los óvulos cuando la mujer es joven para usarlos en el futuro, podemos evitar la causa más frecuente de esterilidad en España que es la edad de la mujer. Con el diagnóstico genético preimplantacional podemos evitar enfermedades genéticas en los hijos que nacen a través de estas técnicas.
Reprofiv cuenta con Clínicas en Alcorcón y Toledo, teniendo el laboratorio centralizado en Alcorcón ¿En qué se diferencia Reprofiv de otras clínicas?
Fundamentalmente destacar la cualificación profesional y experiencia del equipo médico y de laboratorio que nos permite hacer cualquier tipo de tratamiento sin externalizar nada.
Llevamos trabajando juntos muchos años y el equipo ha evolucionado. Actualmente somos pioneros en España en la implantación de nuevas técnicas de diagnóstico y tratamientos seminales y nuestro experto en diagnóstico genético preimplantacional, Antonio Alcaide, tiene reconocimiento nacional e internacional.
Aportamos un tratamiento personalizado. Dos ginecólogas pasamos consulta en Toledo y cuatro en Alcorcón pero siempre estarán atendidos por el mismo médico. Esto proporciona tranquilidad al paciente y mayor grado de implicación por parte del ginecólogo aunque todos los casos son valorados en equipo.
Y con relación a la clínica, hemos establecido sistemas de calidad novedosos que nos están permitiendo tener controlado todos los tratamientos de una forma muy exhaustiva.
Vivimos en un mundo con mucho estrés y poco tiempo. A la gente le preocupa la disponibilidad, la adaptación a su tiempo para realizar estos tratamientos…
Estos tratamientos requieren numerosas consultas y uno de nuestros objetivos es que se vea afectado lo menos posible la vida cotidiana y laboral de los pacientes. Las faltas frecuentes al trabajo impiden que estos tratamientos se puedan realizar con la privacidad y tranquilidad necesarias. Es importante adecuar los horarios de consulta a las necesidades de los pacientes, en la medida de lo posible y nosotros lo hemos conseguido.
Después de tantos años trabajando en reproducción asistida, ¿ha aumentado la demanda? ¿A qué se debe?
Por supuesto que ha aumentado la demanda. La evolución social y laboral hace que las mujeres puedan o decidan ser madres más tarde y esta es la primera causa de esterilidad en España. Esto también conduce a un aumento en los tratamientos de ovodonación. Por otra parte, la calidad del semen ha disminuido debido en parte a los hábitos de vida, el estrés, la alimentación, la contaminación.
Importante destacar que cada vez es más frecuente que mujeres solas o pareja de mujeres decidan ser madres mediante estas técnicas y a través de semen de banco.
Pero uno de los avances fundamentales que está cambiando el mal pronóstico de estos tratamientos debido a la edad de la mujer es la preservación de la fertilidad, cada vez más demandada, que nos permite congelar los óvulos cuando la mujer es joven o previo a tratamientos, fundamentalmente oncológicos, que puedan afectar a la fertilidad.
Respecto a la donación de óvulos ¿Quién puede donarlos?
Está legislado y en resumen decir que las donantes deben ser mujeres jóvenes, sanas, sin antecedentes personales ni familiares de interés y con pruebas médicas, analíticas, serológicas y estudios cromosómicos y genéticos normales.
En Reprofiv hemos ampliado los estudios genéticos para evitar enfermedades que, aunque sean infrecuentes, pueden ser muy graves.
¿Pensáis que siguen existiendo prejuicios hacia los tratamientos de reproducción asistida ?
No creo que sea una cuestión de prejuicios, más bien de pudor. La gente considera la falta de la concepción como algo muy íntimo y se tiende a ser muy pudoroso a la hora de hablar de ello.
Siempre se tienen más prejuicios hacia lo desconocido y novedoso pero esto se está neutralizando porque el empleo de estas técnicas se ha generalizado y se ha hecho extensible a numerosas personas y por muy diferentes causas. Actualmente hay mucha información y, en gran medida, las redes sociales han contribuido a ello.
En nuestro país, el matrimonio homosexual está permitido desde el año 2005, realizándose una modificación legislativa que permitía a los matrimonios de dos mujeres estar reconocidas como progenitoras de su hijo, nacido gracias a Técnicas de Reproducción Asistida.
¿Cuéntanos qué es el método ROPA o maternidad compartida?
ROPA son las siglas de recepción de óvulos de la pareja. Básicamente consiste en un tratamiento de fecundación in vitro donde una de las mujeres aporta los óvulos y, tras su fecundación con semen de banco, el embrión se transfiere al útero de la otra mujer. Esto permite que ambas mujeres participen activamente en la maternidad: una aportando los óvulos y la genética y la otra gestando y dando a luz.
El ROPA es un tratamiento muy frecuente en Reprofiv con resultados excepcionales.
¿Qué es lo que se siente al ayudar a tener hijos a parejas con estos problemas?
Sobre todo sentimos una gran responsabilidad. La mayoría de las parejas que vienen a Reprofiv, llevan mucho tiempo buscando el embarazo y generalmente ya se han sometido a tratamientos en otros centros. Arrastran una gran carga emocional. Es nuestra obligación estar actualizados y disponer de todos los medios para conseguir ese embarazo tan deseado. Todo el equipo (administrativos, auxiliares, enfermeras, ginecólogos, biólogos, psicólogo, anestesistas, urólogo) se involucran porque se establece un vínculo muy especial. Son muchas visitas, disgustos y alegrías que compartimos y, al final, un bebé que lo sentimos como propio.
Ser madre. Para algunas de nosotras significa todo.
A muchas nos ha tocado emprender una carrera de obstáculos, en la cual el peor enemigo es el tiempo. Hacemos todo lo posible para quedar embarazadas, sin embargo, a diferencia de otras mujeres, no lo logramos.
Nos parece que las hermanas, amigas, vecinas y parientes no han hecho ningún esfuerzo para tener un bebé. Frecuentemente miramos a nuestro alrededor, y parece que lo único que hay son cosas que nos recuerdan que nosotras no tenemos un bebé todavía . Obviamente, caemos en la trampa mental de creer que somos la única persona que no puede alcanzar la felicidad que conlleva el ser mamá, y por lo tanto, no encajamos en el grupo.
Hay momentos en que esa meta se nos hace imposible por diversos motivos. Nos sometemos a tratamientos condicionadas a nuestro propio deseo, y a la presión externa que ejercen nuestra pareja y parientes más cercanos. Y entonces, ocurre que nos sumergimos en una espiral de tristeza. No suficiente con todo esto, cada vez que nos encontramos en determinados lugares tales como un parque, una tienda, o tal vez en una fiesta de cumpleaños, nos topamos con parejas que están en la dulce espera. No podemos que sentirnos menos que el resto, al ver que a nuestro alrededor existen personas felices con un futuro por delante, mientras que nosotras seguimos ahí, a la espera, todavía .
Evidentemente, se manifiestan cambios en nuestra conducta, y nos podemos volver irritables, celosas, resentidas y hostiles. También nos damos cuenta de que hay personas en nuestro entorno que no se colocan en nuestro lugar, y por lo tanto, no nos pueden comprender. En oportunidades nuestros conocidos hacen comentarios que nos pueden herir, porque no tienen idea por el momento que estamos atravesando y ni siquiera se imaginan cómo nos sentimos.
En los casos más preocupantes, es posible que nuestra mente nos haga una mala jugada, haciéndonos víctimas de un “efecto túnel”, que es una distorsión cognitiva. Dicha distorsión hace que nos enfoquemos solamente en un aspecto de nuestra realidad.
Cuando parece que lo único que hay son cosas que nos recuerdan que nosotras no tenemos un bebé, entramos en depresión.
¿Cómo podemos sobrellevar ese momento de transición, mientras esperamos el milagro de quedar encinta? Existen actividades a las cuales le podemos dedicar nuestro tiempo para eliminar el ansia que nos genera la espera. Así mismo, podemos asumir actitudes constructivas, que no nos hagan pensar continuamente en nuestro problema.
El primer paso que debemos dar es analizar nuestra situación y preguntarnos cuáles son las cosas que nos generan estrés, a fin de evitarlas y poder superarlas. En segundo lugar, nunca nos comparemos con nuestras amigas y parientes, porque cada quien tiene una historia diferente. Ignoremos los comentarios que nos pueden hacer daño, tales como: “¿por qué no quedas encinta todavía?”. Dejemos de asistir a baby showers y demos una breve explicación de cómo nos hace sentir el ir.
Otra estrategia es cambiar la conversación sobre bebés por otros temas. También podemos formar parte de una comunidad de mujeres que comparten nuestra misma situación, y no menos importante y sano es aprovechar las cosas que podemos hacer mientras no tengamos hijos (dedicarnos a nuestros pasatiempos preferidos, viajar, etc). Si todo lo anterior no nos ayuda, entonces busquemos ayuda psicológica especializada.
lainfertilidad.com
Son muchos los factores que se atribuyen a problemas de fertilidad masculina, desde llevar los vaqueros demasiado ajustados hasta abusar de spas, saunas y otros lugares excesivamente cálidos.
Y es que, aunque los espermatozoides son células sorprendentemente resistentes, capaces de sobrevivir a circunstancias tan hostiles como la congelación-descongelación o la propia vagina, que no se lo pone nada fácil; hay ciertos enemigos contra los que les resultas imposible luchar.
Un equipo de investigadores chinos ha publicado recientemente un estudio en Medical Science Monitor en el que sacan a la luz una nueva causa de infertilidad masculina, cuyo conocimiento llevará a más de un hombre a dormir un poco más temprano cada día. Al menos si quieren ser padres en algún momento.
HOMBRES DESCANSADOS, ESPERMATOZOIDES SANOS
Este estudio se centró en la influencia que tendrían las horas de sueñosobre la calidad espermática de un grupo de 980 hombres saludables, que se dividieron en un principio en tres grupos, según si se fueron a la cama de 8 a 10 de la noche, de las 10 a las 12 o después de las 12.
Además, también se hizo una segunda división respecto al número de horas de sueño, que podían ser seis o menos, de siete a ocho o nueve o más.
Una vez analizada la calidad del semen de cada grupo de participantes, concluyeron que tanto la cantidad de espermatozoides como sus tasas de supervivencia fueron menores en los hombres que durmieron poco o se acostaron tarde, aunque también se produjeron resultados similares en los que habían dormido más de nueve horas, por lo que la cantidad de sueño no podía ser ni muy poca ni demasiada.
CAUSAS EN ESTUDIO
Los resultados del estudio dejan bastante clara la correlación entre calidad espermática y horas de sueño, pero no terminan de dilucidar cuáles son sus causas.
Sin embargo, estos científicos apoyan la teoría de que los culpables son los anticuerpos anti-espermatozoide, un tipo concreto de anticuerpos que se encuentran en el sistema inmunológico de los hombres y reconocen a sus espermatozoides como agentes extraños.
Y es que, por extraño que parezca, los espermatozoides son células muy antigénicas; es decir, que son fácilmente reconocidas como extrañas por el sistema inmunológico, por lo que los testículos cuentan con una barrera que les protege de ser atacados.
Desgraciadamente, algunos factores, como las infecciones testiculares, debilitan esta barrera protectora, dejando acceso libre a los anticuerpos, que se unen a ellos, dificultando su movilidad a través de las trompas de Falopio.
Será necesaria más investigación, para demostrarlo, pero la teoría de estos investigadores es que la falta o el exceso de sueño serían otro factor de riesgo para la acción de los anticuerpos espermatozoide.
OTRAS TEORÍAS
Éste no es el primer estudio que relaciona la falta de sueño con la calidad espermática, pues en 2016 se expuso un estudio similar en el Congreso de la Sociedad Americana de Medicina Reproductiva, aunque las conclusiones sobre sus causas son distintas, ya que en este caso los científicos señalaban a la testosterona como responsable.
Ésta, de hecho, sería una teoría bastante aceptable, ya que dicha hormona se secreta en su mayoría durante el sueño, por lo que sus niveles podrían disminuir en los hombres que no duermen un número adecuado de horas, afectando directamente a la calidad de su semen.
Será necesaria más investigación para aclarar las causas, pero de momento hay razones más que suficientes para que aquellos hombres que quieran ser papás pasen algo más de tiempo en la cama, pero no sólo intentando concebir; también durmiendo.
El Dr. Rafael Bernabeu, Director Médico del Instituto Bernabeu de Medicina Reproductiva, con una dilatada trayectoria profesional en el ámbito de la reproducción asistida y cuya principal línea de investigación en los últimos años se ha centrado en el ámbito de implantación embrionaria, nos habla de los avances de la fecundación in vitro, con la aplicación de la farmacogenética o de las técnicas de diagnóstico genético preimplantacional.
Su centro es pionero en la reproducción asistida en España y uno de los primeros del mundo, mediante inyección intraovocitaria de espermátides en 1998. ¿Podría hablarnos de este caso en particular? ¿Cómo se llevó a cabo el proceso?
Intentamos conseguir el embarazo en pacientes cuyos testículos no podían completar la maduración de espermatozoides y se quedaban en las células reproductivas, en una etapa anterior llamadas espermátidas.
En aquel caso lo que hicimos fue aislar las espermátidas del testículo, terminar de madurarlas in vitro e inyectarlas en ovocitos.
De estos tratamientos conseguimos dos gestaciones, una de ellas doble. El resto del tratamiento es básicamente una fecundación in vitro, pero como digo utilizando espermátidas maduradas.
El tratamiento es ineficaz si el proceso de maduración de la espermátida se detiene muy tempranamente.
Fue usted quien logró el primer embarazo en centro privado por Fertilización In Vitro de la Comunidad Valenciana, esto ocurrió en el año 1987. ¿Actualmente la técnica de Fertilización In Vitro resulta más eficaz que hace 29 años?
Evidentemente. La fecundación in vitro en 2016 no tiene casi nada que ver con los resultados que teníamos en la década de los 80, del siglo pasado.
En aquella época las tasas de embarazo no superaban el 10%, además era un tratamiento mucho más agresivo porque requería una operación quirúrgica para recoger ovocitos, además de procesos de estimulación cuyo control no era tan preciso como en la actualidad y no se podían cultivar embriones con la finura de la que hoy somos capaces.
Podemos decir que hay un cambio drástico en estos últimos 25 o 30 años respecto a la fecundación in vitro, que se traduce en simplificación del tratamiento y aumento de su eficiencia.
También se consiguió en su centro el primer nacimiento de una niña libre de padecer ceguera hereditaria en el año 2004, y en 2006, el primer nacimiento de un niño libre de Síndrome de Marfan. ¿Qué técnicas fueron utilizadas en cada caso?
Son técnicas de diagnóstico genético preimplantacional ampliamente utilizadas hoy en día, de hecho, son más de 100 las enfermedades genéticas que hemos tratado de esta manera. Lo que hacemos es en primer lugar detectar la mutación responsable de la enfermedad y una vez que ya la conocemos, diseñamos unas sondas para conocer si la célula tomada del embrión muestra que el embrión es o no afecto de esa determinada patología.
Esto permite a las familias que son portadoras de enfermedades genéticas tener hijos sanos, libres de la enfermedad y del riesgo de trasmisión a futuras generaciones.
Actualmente su centro lidera de manera internacional el avance de la farmacogenética aplicada a la Fertilización In Vitro, centrándose en el estudio genético de la reserva ovárica mediante el test IBgen FIV. ¿Cómo se lleva a cabo este test?
Es un tema muy importante puesto que las mujeres cada vez, en general retrasan el momento de la maternidad y nos encontramos con que su reserva ovárica es baja.
Hemos visto que en la pared de las células ováricas el receptor a la FSH -que es la estructura que liga a la FSH y desencadena la acción en el interior de la célula-, es diferente, es decir no todas las mujeres tienen el mismo genotipo de receptor. Esta fue la primera parte del trabajo.
La segunda fase de la investigación, fue ver si diferentes genotipos iban a dar diferentes respuestas y cuál podía ser la mejor formulación farmacológica para cada uno de los receptores.
El test es muy sencillo, basta con tomar una muestra de ADN de la madre, bien de sangre o incluso de mucosa bucal, chequeamos el genotipo del receptor de la FSH y diseñamos las dosis y el tipo de fármaco en función del propio genotipo de la mujer lo que permite aplicar por primera vez la farmacogenética a la reproducción asistida.
Es una ventaja muy destacable en casos de mujeres que al contar con poca reserva ovárica necesitamos optimizar la estimulación de sus ovocitos para obtener un mayor número y de una mejor calidad.
¿Cuándo está indicada la aplicación de este estudio?
En todas las pacientes que sospechamos que van a tener una baja respuesta ovárica, pacientes ya diagnosticadas de baja respuesta o mujeres de más de 38 o 39 años.
¿Cuáles son las principales ventajas que ofrece el test IBgen FIV?
La ventaja fundamental es que nos permitiría aumenta el número de ovocitos recogidos y por lo tanto la posibilidad de logar el embarazo. En mujeres jóvenes tener un ovocito de más o de menos, en general, no va a modificar el pronóstico, pero en estas mujeres un ovocito de más puede ser el niño que tenga o el que jamás vaya a tener. De ahí que el objetivo y la ventaja fundamental sea aumentar la eficiencia de cada uno de los tratamientos.
El 90 por ciento de las mujeres donaría sus óvulos para ayudar a otras mujeres y el 49 por ciento también lo haría para ayudar a parejas homosexuales, según los datos que muestra la I Encuesta Internacional sobre la Donación de óvulos realizada por Ovulum.
Por su parte, el 38 por ciento de las encuestadas donaría sus óvulos por una compensación económica y el 36 por ciento como forma de “poder hacer lo que quiera con su cuerpo”.
Por otro lado, el 46 por ciento de las encuestadas nunca donaría sus óvulos porque consideran que es peligroso, el 22 por ciento porque no son fértiles, el 20 por ciento porque tienen alguna enfermedad genética y el 10 por ciento por motivos religiosos.
Además, el 7 por ciento no lo harían por “no vender su cuerpo”, el 7 por ciento porque consideran que no es ético, el 7 porque es “antinatural” y el 3 porque creen que es una forma de explotación.
COMPENSACIÓN ECONÓMICA
Asimismo, el 77 por ciento de las encuestadas creen que sí que debe haber una compensación económica por donar óvulos pero el 23 por ciento cree que no. Una vez que finalizó la donación, el 78 por ciento consideran que la compensación económica que recibieron fue suficiente, el 15 por ciento que fue poca y el 7 por ciento que fue mucha.
El 38 por ciento de las donantes se enteró por un anuncio en internet de la donación de óvulos y el 21 pro sus amigas. Respecto al trato que recibieron en la clínica, el 75 por ciento cree que fue muy bueno y el 11 bueno.
De las encuestadas, el 63 por ciento ha realizado más de una donación y el 38 sólo una. El 90 volvería a donar, el 6 por ciento no lo sabe y el 4 no lo haría más.
EFECTOS DEL TRATAMIENTO
Respecto a los efectos que causa el tratamiento hormonal al que se someten con la finalidad de que el ovario produzca más óvulos, el 56 por ciento sufrió hinchazón abdominal, el 46 no sufrió ningún problema y el 19 por ciento tuvo dolores. Otras añaden que sufrieron estreñimiento, sueño y cansancio y cambios de humor.
En la realización de la prueba el 54 por ciento no tuvo molestias el día de la punción que se realiza para la extracción de los óvulos pero el 46 por ciento sí tuvo. Por otro lado, el 71 por ciento no tuvo dolores aunque el 29 por ciento sí los sufrió. Mientras que el 51 por ciento de las mujeres tomaron algún anlagésico el día de la punción y el 49 por ciento no lo hicieron.
El objetivo de este estudio es conocer mejor qué opinan las mujeres sobre la donación de óvulos, los motivos por los que las mujeres donarían o no donarían sus óvulos y, en el caso de donantes de óvulos, saber cómo fue la experiencia de la donación. La encuesta se ha realizado a mujeres entre 18 y 30 años en España, México y Argentina.